Как лечили депрессию в 19 веке
Как лечили депрессию в 19 веке
Боремся с депрессией: 10 современных препаратов
Депрессия — актуальная проблема, количество обращений к врачам ежегодно растет. Решить ее может обращение к психотерапевту и прием антидепрессантов. Это лекарства, которые регулируют выработку гормонов и биохимические процессы в организме. Назначать их самому себе категорически запрещено, так как это сложные препараты с определенными ограничениями, побочными эффектами. Врач должен разрешать их назначение и контролировать прием. Мы расскажем, какие из них наиболее эффективны и распространены в медицине, сколько у них плюсов и минусов.
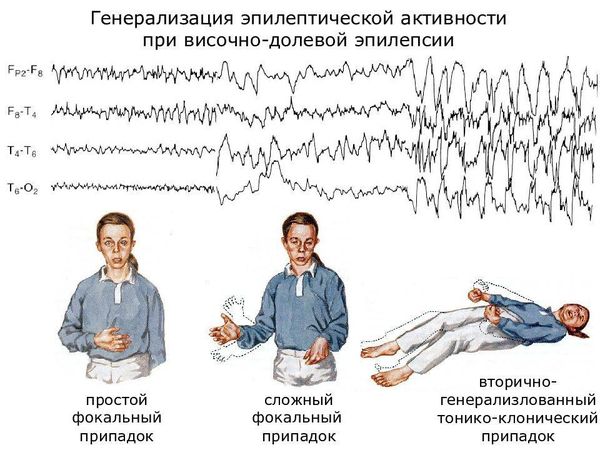
Что подразумевают под депрессией
Врачи знакомы с ней еще со времен Древней Греции и Египта. Гиппократ описывал ее как меланхолию — состояние, которое сопровождается беспокойством, унынием, бессонницей, отказом от пищи, раздражительностью. Чаще всего причиной становятся детские психотравмы или сильные, частые стрессы во взрослом возрасте. Провоцирующих факторов множество: смерть близкого человека, ухудшение жизненных условий, алкоголизм, болезни головного мозга. Такие случаи относят к психогенной депрессии.
Второй тип — эндогенный. Проблема появляется не от крупных внешних потрясений, а из-за внутренних причин. Человек постоянно недоволен собой, подвергает себя критике. У многих пациентов бывают панические атаки, преследует чувство страха, тревоги.
Сколько времени длится депрессивный период
Многие люди принимают за депрессию обычные периоды упадка настроения. Если они длятся недолго и быстро сменяются периодами подъема, то о депрессивном состоянии речь не идет. Проблема очевидна, когда симптомы сохраняются месяцами и кардинально меняют жизнь человека. Тогда нужно обратиться к врачу.
Что происходит с организмом
Наиболее распространенная теория — нарушение функций нейромедиаторов, находящихся в головном мозгу. Эти вещества передают сигналы от нейрона к нейрону и отвечают за настроение человека. Дисфункция приводит к замедлению скорости этой передачи и уменьшению количества самих нейромедиаторов. Более всего страдает серотонин, который называют «гормоном счастья». Для наглядности этот биохимический процесс можно сравнить, например, с падением уровня сахара в крови при сахарном диабете.
Как проходит лечение депрессии
Лечили депрессию по-разному. В античном мире — рвотными и слабительными веществами. В эпоху Возрождения — вином и солнечными ваннами. В эпоху Просвещения — внешними раздражителями, например, насекомыми. XIX век принес новые рецепты — в частности, раствор камфоры в винной кислоте. Лечение включало и прием средств, которые сейчас перестали разрешать для продажи, а некоторые признаны наркотическими.
Очевидно, все эти средства никак не влияли на повышение количества серотонина. А лечение заключается именно в том, чтобы нормализовать его выработку. Это удалось сделать после создания современных антидепрессантов, которые имеют минимум побочных эффектов, безопасны для организма и не вызывают привыкания. Это лекарства, действие которых направленно именно на выравнивание нарушенного баланса нейромедиаторов: серотонина, норадреналина, дофамина.
Назначение
Если здоровому человеку пить антидепрессивные средства, никакого эффекта не будет. Пациенту с депрессией их прием поможет:
- улучшить психологическое состояние;
- избавиться от раздражительности;
- панического страха;
- повысить мыслительную и физическую активность;
- преодолеть тоскливое настроение.
Психиатры назначают антидепрессанты при хронических спинных, головных болях. А также при синдроме раздраженного кишечника, недержании и других случаях, когда организм перестает вырабатывать собственные обезболивающие. Прием лекарств помогает восстановить механизмы подавления боли.
Принимать данные средства можно только по рецепту врача, так как многие из них — сильные стимуляторы. Самостоятельное назначение может стоить дорого — состояние может ухудшиться. Только врач правильно рассчитает, сколько лекарства принимать в сутки. Параллельно с лечением у психиатра, невролога обязательно нужна консультация психотерапевта.
Меры предосторожности
- Назначенный препарат начинают пить с малой дозы — первые пару дней принимают по четвертинке таблетки. Постепенно дозу увеличивают до нормальной. Так организм лучше адаптируется. Заканчивают курс уменьшением дозы.
- Первый эффект появляется лишь через 2 недели после начала приема. Устойчивое действие — спустя полгода. Все это время нужно принимать средство, не делая пропусков, перерывов.
- Средства не сочетаются с мелатонином, зверобоем, средствами и БАДами на основе сибутрамина, 5-НТР. Их комбинация может повысить серотонин до опасного уровня. Также нельзя сочетать их с ингибиторами моноаминооксидазы. Выписывая рецепт, врач учитывает эти моменты.
- Пить антидепрессанты лучше параллельно с посещениями психотерапевта. Если препараты нормализуют биохимические процессы в организме, то этот врач поможет нормализовать психологическое состояние после депрессии.
Лучшие антидепрессанты
В 2017 году международная группа ученых провела масштабное исследование на предмет эффективности действия современных антидепрессивных средств. В медицине давно спорят о том, что часть препаратов дает лишь эффект плацебо. Целью исследования было выяснить, какие из них максимально эффективные и действующие. В проекте приняли участие 116 тысяч пациентов, а его результаты опубликовало авторитетное издание Lancet. Предлагаем список лучших.
1. Агомелатин
Препарат нового поколения. Агомелатин используют при сильных депрессивных расстройствах, высоких уровнях тревожности. Усиливает высвобождение дофамина и норадреналина, стимулирует мелатониновые рецепторы. Стандартная терапевтическая доза —25-50 мг 1 раз/сут. Помогает восстановить нормальную структуру сна, избавиться от тревожного состояния и панических атак.
+ Не оказывает отрицательного воздействия на внимательность и память.
+ Отсутствует заторможенность в течение дня.
+ Нет сексуальных отклонений.
+ Отсутствует взаимосвязь с артериальным давлением.
+ При прекращении приема не нужно уменьшать дозировку.
— В 1-10% случаев отмечено повышение потоотделения, диарея, запор.
— Возможна повышенная усталость, сонливость.
— Отсутствуют доказательные исследования безопасности для людей с почечной, печеночной недостаточностью, поэтому таким пациентам рекомендовано воздержаться от приема лекарств с действующим веществом агомелатином.
2. Амитриптилин
Антидепрессивное средство трициклической группы. Причем Всемирная организация здравоохранения считает Амитриптилин самым надежным в этой группе. Стандартная доза —200-250 мг/сут. Действие — в блокировании обратного захвата нейромедиаторов. Хорошее лекарство для средних, тяжелых нарушений эндогенного типа. Дополнительно обладает седативным и снотворным действием. Эффективно при лечении нейропатической боли, для профилактики мигрени.
+ Препараты с действующим веществом амитриптилином стоят недорого.
+ Высокая надежность, минимум побочных эффектов.
+ Относительно безопасен в период грудного вскармливания.
— Возможный побочный эффект в виде ухудшения зрения, сухости во рту.
— Снижение артериального давления.
— У отдельных пациентов возникают запоры.
3. Эсциталопрам
Относится к группе современных лекарств, подавляющих, задерживающих обратный захват серотонина (СИОЗС). Чаще всего его рекомендуют принимать при тревожных состояниях, панических атаках. Принимают однократно, стандартная доза 10 мг в сутки. Эсциталопрам обладает более мягким действием и его назначают пациентам, которым противопоказаны трициклические препараты.
+ Стойкий эффект наступает уже через 3 месяца.
+ Показан пациентам с нарушениями сердечно-сосудистой системы.
— У отдельных пациентов нарушаются функции ЖКТ, что чаще всего выражается в диарее.
— В первые 2 недели возможно повышение тревожности, поэтому рекомендуется начинать лечение с низких доз и постепенно повышать их.
— Противопоказан при беременности и лактации.
4. Миртазапин
Лекарство тетрациклической группы. Миртазапин — хороший стимулятор при тревожных депрессиях, обладает умеренным седативным действием. Среднее количество — 30 мг/сут, необходимо употреблять однократно. Обычно его назначают пациентам, которые теряют интерес к жизни, перестают испытывать радость, удовольствие. Эффективен при коррекции сна, в частности, ранних пробуждений.
+ Более раннее начало действия по сравнению с СИОЗС (1 неделя).
+ Хорошо сочетается с большинством лекарств общей группы.
+ Полный эффект — уже через 4 недели.
+ Не влияет на сексуальную функцию.
— Действующее вещество миртазапин противопоказано при сахарном диабете, артериальной гипотензии, повышении внутриглазного давления.
— В период приема нужно осторожно водить автомобиль и заниматься потенциально опасными видами работ.
— У 18% пациентов наблюдается сонливость, 15% — сухость во рту, 5% — снижение веса. Другие побочные эффекты встречаются в 1-3% случаев.
5. Пароксетин
Относится к группе СИОЗС, применяется чаще всего при выраженном ощущении тревоги, панике, социальной фобии, ночных кошмарах, стрессах после травм. Пароксетин может разрешать проблемы тревожной депрессии, тревожно-фобических нарушений. Принимают раз в сутки в дозе 20 мг.
+ Наиболее мощный стимулятор среди СИОЗС.
+ Быстро проходят тревога и бессонница.
+ Минимально выражены побочные эффекты в виде рвоты, диареи.
+ Подходит пациентам с сердечно-сосудистыми проблемами.
— Не подходит пациентам с выраженным двигательным, психическим торможением.
— Опасный для плода при приеме в период беременности.
6. Флуоксетин
Одно из наиболее распространенных антидепрессивных средств группы СИОЗС. Известен под названием «прозак». Флуоксетин дополнительно известен как хороший стимулятор, положительно влияющий на настроение. У пациентов проходит чувство страха, напряженность, тревога, мрачная неприязнь к окружающим. В зависимости от показаний среднесуточная доза — 20-60 мг.
+ Влияние на работу сердца практически отсутствует.
+ Не вызывает седативного эффекта.
+ Средство эффективно для пациентов с моторной заторможенностью и чрезмерной дневной сонливостью.
— Может вызывать снижение массы тела.
— При сахарном диабете возможна гипогликемия.
— Противопоказан при выраженном нарушении функции почек.
7. Флувоксамин
Еще одно лекарство из группы СИОЗС. Флувоксамин похож на прозак Флуоксетин, однако действует быстро и может стоить дешевле. Эффект — в более активном замедлении обратного захвата серотонина нейронами. Показан при депрессиях различного происхождения, а также обсессивно-компульсивных расстройствах. Средняя суточная доза — 100 мг.
+ Более низкая цена, чем у традиционного прозака.
+ Более быстрое действие по сравнению с ним.
+ Относительно незначительные побочные эффекты (диарея, сухость во рту, сонливость).
— Противопоказан при сахарном диабете.
— Беременным — с осторожностью, при лактации — запрещено.
— У некоторых пациентов вызывает тошноту.
8. Сертралин
Один из широко применяемых и универсальных препаратов группы СИОЗС. Им лечат практически любые депрессивные состояния, панические расстройства, социальные фобии. Однако в тяжелых клинических случаях сертралин может быть недостаточно эффективен. Стандартная доза — 50 мг/сут.
+ Нет кардиотоксического действия.
+ Психомоторная активность пациента не меняется.
+ Не увеличивает массу тела.
+ Хорошо сочетается с другими группами антидепрессантов.
— В первые 2 недели могут быть проблемы со сном, диарея.
— Побочные эффекты сексуального характера.
9. Эсциталопрам
Средство относят к СИОЗС. Его отличие — в эффективности при депрессии, которая сопровождается непроизвольными движениями (тик, тремор, жевание, причмокивание). Эсциталопрам назначают пациентам с паникой, тревогой, фобиями, навязчивыми мыслями или действиями. Ежесуточная доза — 20 мг.
+ Эффективен при поздней дискинезии.
+ Один из наиболее мощных СИОЗС.
+ Более выраженный тимолептический эффект (улучшение настроения) по сравнению со многими антидепрессантами этой же группы.
— У некоторых пациентов в течение 2 недель после начала приема усиливается тревога.
— Возможны расстройства ЖКТ, бессонница, возбуждение.
— При беременности применяют лишь в крайних случаях, с кормлением несовместим.
10. Венлафаксин
Относится к группе СИОЗСиН. Кроме блокировки обратного захвата серотонина, Венлафаксин аналогично действует и в отношении еще одного нейромедиатора — норадреналина. Лекарство назначают при депрессивных состояниях различного происхождения, социальных фобиях, тревоге, панике. Обычно принимают 150 мг в сутки.
+ Лучше переносится пациентами, чем большинство трициклических средств.
+ Более выраженный эффект по сравнению с классическими СИОЗС.
+ Меньшее количество противопоказаний.
— Традиционные для большинства антидепрессантов побочные эффекты: тошнота, сонливость, сухость во рту, диарея или запор.
— Может повышать глазное давление.
— Наиболее сильный синдром отмены среди антидепрессивных препаратов.
Приведенный нами список нельзя использовать как рекомендации. В любом случае проконсультируйтесь с врачом перед приобретением. Будьте здоровы!
Как бы вас лечили от инсульта и депрессии, если бы вы родились в Средние века
В старину врачи не поняли бы, о чем идет речь, услышав современные диагнозы вроде «грипп», «инсульт» или «инфаркт». Они пытались исцелять людей совсем от других заболеваний.
Склонными к удару считали людей тучных и немолодых, обладающих короткой толстой шеей, легко краснеющих, быстро впадающих в ярость и ведущих невоздержанный образ жизни. К удару приводили регулярное винопитие, любовь к жирной обильной пище, длительное нахождение в помещении со спертым воздухом, а также сильные переживания. Другое название удара – апоплексия.
Удар описывался так: у больного кружится голова, темнеет в глазах, немеют конечности, отмечается резкое ухудшение памяти и утрата речи, рвота, сильное потоотделение, возможны обмороки.
Лечили удары попеременным кровопусканием из обеих рук, солеными клистирами (клизмами). Ноги стягивали тугими повязками, парили в горячей воде. Если пропадала способность говорить, больным давали жевать имбирь или другие жгучие пряности. Спать апоплексиков укладывали чуть ли не сидя – чтобы голова была на возвышении. Прогнозы были неутешительные: даже если человек восстановится, через несколько лет его ждет новый удар.
Сейчас таким больным, скорее всего, ставили бы инсульт – ишемический либо геморрагический.
Антонов огонь
Так, начиная со Средних веков, называли омертвение конечностей или органов, а также всевозможные воспаления. Чаще всего этот термин применяли к отравившимся спорыньей, которая могла попасть в организм вместе с зараженным хлебом. Спорынья может вызывать галлюцинации, судороги и омертвение тканей. За больными нередко ухаживали монахи ордена Антония Великого, вселяя в них надежду исцелиться у алтарей этого святого.
На Руси этот недуг называли дерготой или злой корчей; люди образованные настаивали, что речь идет о «хлебной болезни». Со второй половины XIX века врачи начали объяснять крестьянам, что зерно перед обмолотом очень важно грамотно сортировать, чтобы спорынья не попала в муку.

Спорынья. wikipedia
Долгое время «антонов огонь» лечили примочками из простокваши, щавеля и репы – и это в лучшем случае. Некоторые чудо-лекари прикладывали к больным конечностям экскременты человека или компресс из водки с ацетатом свинца; последнее средство вместо желанного исцеления вызывало головную боль, ломоту в суставах и омертвение десен.
Истерия
Ставили этот диагноз исключительно женщинам; даже само слово произошло от греческого ὑστέρα – «матка». Вплоть до XVIII века медики были уверены, что матка способна блуждать по организму; считалось, что именно блуждающая матка вызывает у женщин и девушек – особенно худеньких, флегматичных, с плохим пищеварением – такие разные симптомы, как головные и желудочные боли, неутолимый голод или полное отсутствие аппетита, потерю влечения к мужчинам или, наоборот, ненормально повышенную сексуальную активность (в этом случае говорили о бешенстве матки) – а также истерические приступы: когда женщина, задыхаясь и стиснув зубы, бьется в конвульсиях.
В XVIII веке истерию стали было приписывать к нервным болезням – тем более что у женщин, от истерии скончавшихся, при вскрытии обнаруживалась абсолютно нормальная матка, а никакая не блуждающая. В начале XIX века, впрочем, медики все еще усматривали связь истерик с женской репродуктивной системой – до тех пор, пока Жан Шарко, французский врач, не описал случаи истерии у мужчин и не уверил всех, что подобные расстройства следует связывать с нарушением функционирования периферической нервной системы.
До этого больных истерией лечили кто во что горазд: мускусом и бобровой струей, рвотными средствами и клистирами, бальзамами с опиумом – и даже удалением клитора, а то и матки.
Меланхолия
Уныние и неспособность радоваться долгое время тоже считалось болезнью, причем обусловленную изобилием черной желчи в организме. Считалось, что кровь по жилам меланхоликов течет густая и черная, и оттого они так печальны. Симптомами меланхолии, помимо постоянной грусти и неспособности нормально работать, считались запор и понос, сонливость и бессонница, страхи и чрезмерная любознательность – а также навязчивые мысли и странные фантазии.
Меланхоликам прописывали развлечения, легкую пищу и свежий воздух, прохладные ванны – а также менее приятные средства лечения: например, те же «вонючие пилюли», что пили истерички, а также нарывные мази и искусственные язвы. Вплоть до XVIII века лечили их и кровопусканиями – затем, к счастью, решили, что с меланхоликами нужно обходиться нежно и бережно; это избавило несчастных от ланцетов и пиявок.
Сейчас читать обо всех этих диагнозах, не говоря уж о методах лечения, жутковато – а ведь лекари относились ко всему этому всерьез. Кто знает, может быть, лет через двести современные диагнозы и назначения тоже будут казаться врачам будущего странными и нелепыми?
Игры разума: женская истерия и ее лечение (18+)
Веками причудливые женские капризы, перепады настроения и апатию объясняли то колдовством, то бесами, то природной ущербностью. До Зигмунда Фрейда никто толком не пытался разглядеть за симптомами реальное заболевание, а потому женщин, чье поведение не укладывалось в рамки, предлагали «очищать» от скверны путем изгнания злых духов, церковными обрядами и даже огнем. Как эволюционировала болезнь и методы ее лечения: от удаления половых органов и электричества до гипноза и генитального массажа.
В настоящее время* заключения «истерия» уже не встретишь, однако в XIX веке это был один из самых популярных женских диагнозов. «Бешенство матки» беспокоило еще древних врачей: именно этот орган считали ответственным за многие женские расстройства. Упоминание о расстройствах матки встречаются еще в трактатах Древнего Египта, однако тогда это считалось симптомом скорее половой распущенности. В качестве метода лечения предлагалось окуривать орган благовониями и употреблять внутрь деготь.
Впервые об истерии заговорил Гиппократ, он и ввел в оборот это слово. По-гречески «истерия» значит «матка». Ученый считал, что женский организм страдает из-за «блужданий» матки по организму: если у дамы наблюдались циклические сбои, он списывал это на перекрытие шейки или «выпадение» части вагины. В итоге, как полагал Гиппократ, матка буквально перемещалась по организму и могла оказаться в легких и даже в мозге. Все это могло вызывать, по мнению философа, в том числе психические расстройства вроде постоянной навязчивой тревоги.
Способ избавиться от расстройства по Гиппократу сводился к тому же, что и в Древнем Египте: принимать вещества, способные «вернуть» матку на место, и делать ингаляции пахучими составами. Помимо этого, Гиппократ советовал молодым девушкам выходить замуж и наслаждаться интимной жизнью. Платон же полагал, что основной причиной «бешенства» женского репродуктивного органа является недостаточно активная половая жизнь и невозможность зачать. Некоторые философы предлагали женщинам лечиться от, как ее еще называли, «меланхолии матки», методом Диониса: участвуя в оргиях и попивая вино.

«Противоистерическая» вода, Италия, вторая половина XIX века или начало XX-го
Древние римляне несколько продвинулись в вопросе изучения расстройств, вызванных нарушениями функционирования матки. Древнегреческий ученый Соран Эффеский, трудившийся в Риме, выдвинул предположение, что матка — это все-таки неподвижный орган, а истерия вызывается ее спазмами. Римляне считали, что корень проблем с маткой лежит также в области половой жизни и сексуальных расстройств.
Средневековье, где практически любой недуг пытались исцелить с помощью религиозных практик, не могло оставить без внимания женщин, чье поведение считалось ненормальным. К «ненормальностям» относили слишком бурное проявление чувств, судороги, припадки. Именно в это время родилась концепция, что подобные расстройства напрямую связаны с бесовщиной. Женщины, признанные «истеричками», считались ведьмами, способными наслать болезнь, проклятье или лишить мужчину его половой силы. Как обращались в Средние века с теми, кого подозревали в колдовстве, хорошо известно — на костер, и дело с концом. В других случаях священники проводили обряды экзорцизма, пытаясь изгнать бесов из матки. Это было особенно популярно среди пожилых, овдовевших и одиноких женщин.
Знаменитый ученый эпохи Возрождения Парацельс доказал, что истерия относится к душевным заболеваниям и не имеет демонической природы. Новыми методами лечения недуга стали пиявки и банки, которые ставили на низ живота. В это же время ученые мужи выдвинули предположение, что истерия — болезнь, преследующая женщин скорее из высшего света, нежели бедных и незнатных дам. Настоящий прорыв произошел уже в начале XVII века, когда было признано, что истерия может проявляться как у женщин, так и у мужчин и даже детей. Кроме того, считали, что заболевание имеет в том числе эмоциональную природу, а не связано лишь с физиологией.
В Викторианскую эпоху истерия была чрезвычайно расхожим диагнозом. Врачи предлагали множество решений проблемы: во-первых, удаление половых органов, как самой матки, так и клитора. Нет гениталий — нет проблем, полагали эскулапы второй половины XIX века. Еще одним методом был электрический ток, применявшийся к пациенткам. Наконец, возможно, самым популярным средством был прямой массаж половых органов, который способствовал сексуальной разрядке женщины. До определенного времени наука не признавала, что прекрасный пол способен получать от половых сношений удовольствие, однако впоследствии этот миф был развеян. Поначалу доктора проводили сеансы, пользуясь непосредственно руками, однако уже в 1882 году свет увидел и первый вибратор, работающий от электричества. Изобретение завоевало необычайную популярность, его покупка не считалась чем-то зазорным, так как приспособление проходило по разряду фактически медицинских инструментов.
Известный французский врач-психиатр, один из учителей Фрейда, Жан Шарко, перевел истерию в разряд психический заболеваний, отрицая их неврологическую подоплеку. Шарко был одним из первых, кто придумал лечить пациенток гипнозом. Доктор опробовал свои методы на постояльцах лечебницы, куда помещали женщин с подобным диагнозом. Шарко установил, что они не имели каких-либо заболеваний мозга или других серьезных физиологических отклонений. Ему удалось продемонстрировать, как пациентки под гипнозом провоцировали характерные симптомы истерии и как потом возвращались обратно в нормальное состояние. Шарко считал, что одним из важнейших этапов исцеления является глубокая уверенность больного в том, что он способен выздороветь.

Жан Шарко демонстрирует пациентку в состоянии транса
Зигмунд Фрейд пошел дальше Шарко. Довольно быстро разочаровавшись в гипнозе как методе лечения истерии, он стал применять психоанализ. Фрейд был убежден, что мужчины страдают от схожего недуга не меньше женщин. Корнем проблемы он видел подавленные сексуальные желания и детские фантазии. Фрейд перевел истерию в разряд заболеваний, вызванных исключительно психическими переживаниями, отрицая тем самым все предыдущие теории о физической неудовлетворенности как первопричине. По его мнению, пациент, страдающий истерией, неспособен к зрелым отношениям, его либидо не развилось в полной мере, оставив его зародышем в сексуальном плане.
В годы Первой и Второй мировой многие европейские доктора отмечали, что количество пациентов с диагнозом истерия значительно возросло. Притом она активно поражала и мужчин: истерия могла быть спровоцирована страхом смерти и вызывала паралич и тошноту. Было отмечено, что после окончания Первой мировой многим молодым людям с прекрасной и чистой до той поры медицинской картой заболеваний ставили такой диагноз. Исследования, проведенные в Индии в 1950-м году, показали, что у 57% пациентов, каждый из которых состоял на службе в армии в 40-х, была выявлена такая болезнь. Аналогичный эксперимент с бывшими британскими солдатами выявили истерию в 24% случаях и тревожные расстройства — в 50%. Тем не менее после 50-х годов картина переменилась: был зафиксирован заметный спад, истерию диагностировали все реже. К 1978-м году количество таких пациентов сократилось на две трети.
Постепенно диагноз истерия вовсе исчез из списка заболеваний: его заменили более широкие понятие вроде депрессии и нервного расстройства или расстройства личности.