Как вылечить гайморит гомеопатией шизофрении
Как вылечить гайморит гомеопатией шизофрении
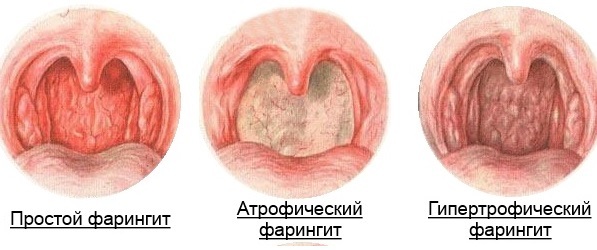
Лобный синусит (фронтит)
 Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полость носа, при синуситах воспаление затрагивает околоносовые пазухи.
Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полость носа, при синуситах воспаление затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости – все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие – стремительное, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; при нем длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, повышения температуры может не быть или она невысокая;
- Вирусный фронтит. При воздействии вируса начинается быстрый подъем температуры, жалобы на боль в горле, чихание, появляется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура поднимается, но медленно; больной не чихает, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, а может перейти в более острую стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможна даже потеря сознания.
- Пневмосинус. Особая форма фронтита, которая характеризуется растяжением лобной пазухи; при этом воздух в пазуху поступает, но выхода для него нет. В этом случае воспаления может не быть, а боль в лобной части будет ощущаться.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль. Она может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затрудненное дыхание, снижение или отсутствие обоняния (гипосмия /аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски;
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением заболевания;
- при обострениях появляются симптомы острого фронтита; при ремиссии сохраняются давление и тяжесть в лобной части головы, которая усиливается при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- утомляемость повышена.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38°С – 40°С. При хронической форме температура может быть незначительной или отсутствовать вообще. Но отсутствие температуры при лобном синусите не свидетельствует о выздоровлении, потому что сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Самые известные – ингаляции. Это – вдыхание паров отваров лекарственных трав (ромашка, лавровый лист) с добавлением нескольких капель эфирных масел (эвкалипт, чайное дерево). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если заболевание спровоцировали бактерии, назначаются антибиотики. Длительность их применения -7 – 10 дней. В легких случаях назначают спреи с антибиотиками или таблетки. В тяжелых случаях назначают или препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит – результат вирусного поражения или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
- поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
- санаторно – курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Синуситы (гайморит, фронтит)

Наиболее часто при данной патологии используют следующие гомеопатические препараты:
Arnica Aurum Belladonna Bryonia Cedron Cinnabaris Eucalyptus Hepar
sulfur Hydrastis Kali bichromicum Kali iodatum Mercurius solubilis
Mezereum Natrium muriaticum Pulsatilla Pyrogenium Silicea Thuja
Verbascum Viola odorata
- Arnica (Арника)
Воспаление гайморовых пазух, дурной запах изо рта, у больного горячая голова, но холодное тело. - Вкус тухлых яиц во рту.
- Aurum (Аурум)
Сильно болит лицо, невыносимая головная боль, хуже ночью. - Belladonna (Бэллядонна)
Острая фаза. - Пульсирующая боль в области лобных или верхнечелюстных (гайморовых) пазух с резкой
- чувствительностью к любым сотрясениям головы, даже при разговоре.
- Лицо красное, как помидор, горячее, потное, лихорадочное; широкие зрачки, часто
- Жалобы усиливаются на холоде и в ночные часы.
- Bryonia (Бриония)
Воспаление лобных пазух: головная боль, голова «раскалывается», боль усиливается при каждом движении. - Носовое кровотечение по утрам, после которого головная боль ослабевает.
- Cedron ( Цэдрон)
Последующая невралгическая боль после закончившегося, казалось бы, воспаления. - Периодическое повторение боли в одно и то время, «по звонку».
- Невралгическая боль вокруг глаз при фронтите; особенно супраорбитальная невралгия слева
- со слезотечением и жжением в глазах.
- Боль усиливается ночью, перед непогодой, при лежании; уменьшается, если пациент сидит
- прямо или стоит.
- Cinnabaris (Циннабарис)
Образование тягучего секрета. - Препарат оправдан прежде всего при фронтите, если больной жалуется на сильную боль
- в области лба с давлением у переносицы (будто давят очень тяжёлые очки) или на боль в
- области внутреннего угла глаза.
- Вязкая слизь с неприятным запахом стекает от нижних хоан в зев.
- Сухость рта и зева; очень неприятный вкус во рту: больной вынужден полоскать рот.
- Состояние ухудшается ночью, особенно усиливается сухость во рту.
- Eucalyptus (Эукалиптус)
Гайморит при хроническом рините с заложенностью носа. - Тупая головная боль и болезненность области над лобными пазухами.
- Hepar sulfur (Гепар сульфур)
Хронический гнойный синусит, гной в пазухах. - При недостаточном оттоке гнойного секрета низкие разведения (десятичные) препарата не
- применяются; благоприятно действуют 100-е, 200-е сотенные разведения.
- Для гнойных форм гайморита принимать в течение 1-3 месяцев.
- Hydrastis (Гидрастис)
Образование тягучего секрета. - В дополнение к раздражающему насморку с болью в супраорбитальном пространстве или
- в верхней челюсти появляется типичная для данного препарата секреция слизистых оболочек:
- густые, вязкие, тягучие жёлтые выделения.
- Слизь стекает вниз и содержит прожилки крови.
- Препарат особенно подходит для исхудавших и утомлённых психически и физически лиц.
- Ухудшение наблюдается ночью, улучшение на открытом воздухе, но не сухом холодном ветре.
- Синусит после простуды. Тупая давящая боль в области лба на поражённой стороне.
- Побаливают мышцы шеи и волосистой части головы.
- Густые, вязкие выделения на задней стенке горла.
- Kali bichromicum (Кали бихромикум)
Образование тягучего секрета. - Острый ринит с водянистыми выделениями и ощущением сухости, заложенности и давления в
- области переносицы, который быстро переходит в следующую стадию с образованием
- желеобразной, вязкой, тягучей, трудно отделяемой слизи.
- При этом отмечается склонность к образованию коросты и корок, которые с трудом отторгаются,
- язвы в носу с чёткими краями, иногда перфорация носовой перегородки.
- Боль в области лба или верхней челюсти ограничена в этих местах (кончик пальца покрывает
- зону боли); усиливается от холода и давления.
- Боль внезапно появляется и внезапно исчезает, часто в одни и те же часы (как Cedron, China, Sulfur).
- Состояние улучшается в тёплую погоду, а также под влиянием влажного тепла (паровые
- Боль у основания носа распространяется на лобные пазухи.
- Густые, тягучие выделения из носа. Потеря обоняния.
- Особенно полезно при хроническом воспалении лобных пазух.
- Kali iodatum (Кали йодатум)
Хронический гнойный синусит, гной в пазухах. - Вначале обильные раздражающие водянистые выделения, затем заложенность носа с сильной
- болью над глазами и у переносицы, сильное чихание.
- Позднее сильная, как удары молота, боль в передней части головы с ощущением, будто мозг
- сдавливается с двух сторон.
- Гнойные, вязкие выделения с гнилостным тошнотворным запахом, зеленовато-жёлтый секрет.
- Обильные, горячие, водянистые, едкие выделения из носа.
- Боль на стороне поражённой лобной пазухи, часто на этой стороне болит лицо.
- Mercurius solubilis (Меркуриус солюбилис)
Хронический гнойный синусит, гной в пазухах. - Вначале обильный жидкий секрет, позднее слизисто-гнойные, густые зеленовато-жёлтые
- Кровотечение из носа в ночные часы.
- Носовые отверстия изъязвлённые, с корочками.
- Припухлость в области костей носа.
- Ночью часто потливость, беспокойство.
- Mezereum (Мэзэрэум)
Последующая невралгическая боль после закончившегося, казалось бы, воспаления. - Жгучая боль в сочетании с разъедающими выделениями.
- Невралгическая боль возникает после прекращения или подавления секреции.
- Боль усиливается от холода, мытья холодной водой, ночью, при ощупывании.
- Боль уменьшается от согревающего компресса; парадоксальным и особенным симптомом
- является уменьшение жгучей боли от тепла огня, а также улучшение от сухого тепла, например,
- Natrium muriaticum (Натриум муриатикум)
Воспаление лобных пазух: слепящая головная боль от рассвета до заката. - Жидкие, водянистые выделения из носа или нос заложен и носовое дыхание затруднено.
- Pulsatilla (Пульсатилла)
Воспаление лобной пазухи, чаще правостороннее, боль у основания носа, на поражённой стороне - Боли и густые жёлтые выделения из носа: ухудшение в вечернее время.
- Pyrogenium (Пирогениум)
Хронический гнойный синусит, гной в пазухах. - Показан при критических, почти септических состояниях, когда в силу каких-то веских причин
- нельзя применять антибиотики.
- Вонючий секрет, носовое кровотечение.
- Язык сухой, красный, блестящий.
- Во время повышения температуры озноб сменяется жаром.
- Несоответствие частоты пульса и температуры.
- Озноб и/или холодный пот при повышении температуры.
- Один приём в чистом виде, затем каждый час до прекращения озноба.
- Silicea (Силицэя)
Хронический гнойный синусит у пациентов с холодными покровами и зябкостью, которые - стараются голову держать в тепле.
- Ведущие симптомы: дефицит собственного тепла, ощущение холода с повышенной
- чувствительностью к нему, особенно головы, кистей и стоп.
- Кажущимся парадоксом к ощущению холода является потливость всей головы.
- Потливость стоп с вонючим потом.
- Пациенты быстро утомляются, питание их понижено.
- Склонность к длительным, вялотекущим воспалительным процессам.
- Ухудшение на холоде, зимой, утром.
- Улучшение при укутывании головы летом.
- Воспаление гайморовых пазух.
- Красное лицо, пульсирующая боль, слезотечение, хуже в холодном сыром помещении.
- Сухие плотные корки в носу, при попытке прочистить его начинается кровотечение.
- Для гнойных форм гайморита в течение 1-3 месяцев.
- Thuja (Туя)
Для гнойных форм гайморита в течение 1-3 месяцев. - Verbascum (Вэрбаскум)
Последующая невралгическая боль после закончившегося, казалось бы, воспаления. - Мгновенно нарастающая боль над или под глазами, в области скуловой кости.
- При синусите часто насморк с истечением горячих слёз, особенно когда боль стреляющая.
- Боль возникает периодически, 2 раза в день (приблизительно в 9 и 16 ч.), усиливается от
- холодного воздуха, при колебаниях температуры, при пальпации и движении.
- Viola odorata (Виола одората)
Воспаление лобной пазухи, жгучая боль в области лба. Тяжёлые веки.
ТОП-7 ошибок в лечении кашля. Что на самом деле нужно делать с мокротой?
Кашель – это симптом широкого спектра заболеваний дыхательных путей. Он представляет собой рефлекторный механизм их очистки. В большинстве случаев кашель возникает непроизвольно, но иногда человек может вызвать его собственными усилиями. Острый длится до трех недель, подострый – до восьми недель, хронический – более восьми недель.
Что такое мокрота?
Мокрота – это субстанция, которая накапливается на стенках органов дыхательной системы в случае их заболевания. Секрет в легких и бронхах вырабатывается всегда и отходит в небольших количествах без раздражения кашлевых рецепторов.
Но в условиях развития патологического процесса его становится слишком много. Мокрота различается по составу и бывает:
- при воспалительном процессе или бронхиальной астме – слизистой;
- при бактериальных заболеваниях – гнойной;
- при отеке легких – серозной;
- при туберкулезе или раке органов дыхания – кровянистой.
В любом случае из дыхательных путей она должна удаляться. Ее скопление чревато обструкцией бронхов. Если их просветы будут перекрыты, возникнет дыхательная недостаточность, представляющая угрозу жизни.
Типы кашля
По количеству выделений различают продуктивный и непродуктивный кашель Первый сопровождается отхождением мокроты и, по сути, выполняет свою главную функцию. Второй является сухим. На начальной стадии заболевания он бывает таковым из-за повышенной вязкости мокроты. Но он может возникнуть и под действием иных раздражителей кашлевых рецепторов (воспалительного процесса или стекающего носового секрета).
Обычно кашель сначала бывает непродуктивным, а по мере разжижения мокроты становится влажным. Это доставляет неудобства, но необходимо для выздоровления. Однако неприятные ощущения и незнание принципа действия кашлевого механизма заставляют людей совершать серьезные ошибки при лечении.
Распространенные заблуждения при лечении кашля
Мы собрали самые частые ошибки, которые допускаются при борьбе с кашлем. Избегая их, вы сможете выздороветь быстрее и предотвратить осложнения.
Заблуждение 1. Подавление кашлевого рефлекса при отхождении мокроты
Эта ошибка вызвана неправильным пониманием природы кашля. Люди считают, что проблема заключается именно в нем, поэтому и стремятся устранить неприятный симптом. Однако кашель – это не болезнь, а механизм очистки дыхательных путей. Он помогает бороться с последствиями заболевания в виде скопления мокроты.
Но иногда и понимание необходимости откашляться не помогает. Больной принимает средства для подавления этого рефлекса, избавления от дискомфорта. При влажном кашле возникает ощущение, будто человек сейчас захлебнется. Это хочется предотвратить.
Но принимать противокашлевые препараты в этом случае недопустимо, иначе мокрота будет накапливаться в легких. Необходимо очищать дыхательные пути. В этом помогут муколитические и отхаркивающие препараты.
Заблуждение 2. Лечение кашля антибиотиками
В представлении многих антибиотики – это чудо-средство, которое спасает от запущенных заболеваний. Если кашель очень сильный или долго не проходит, значит, вылечить его можно только антибиотиками. Но это не ошибка – это выбор, который может привести к серьезным побочным эффектам:
- подавление микрофлоры кишечника;
- авитаминоз;
- дисфункция печени;
- нарушение почечных структур.
Антибиотики назначают для лечения осложнений заболевания, вызвавшего кашель. И только в случае, если они имеют бактериальную природу (например, пневмония). Но сам симптом никогда не вызывается бактериями.
Поэтому принимать антибиотики можно только по показаниям. Без контроля врача к ним лучше не прибегать. Не имея медицинских знаний, не получится правильно выстроить поддерживающую терапию.
Заблуждение 3. Прием муколитических средств при сухом кашле невирусного характера
Многие считают, что сухой кашель – это всегда симптом начала вирусного респираторного заболевания. Но он может вызываться и другими причинами. Бывает, что излишков мокроты в организме нет, и разжижать муколитическими препаратами просто нечего.
Для правильного подбора необходимых медикаментов нужно установить причину кашля:
- если это назальный затек – лечить насморк;
- если это аллергическая реакция – принимать антигистамины;
- если это реакция на сухой воздух – увлажнить его;
- если это кашлевой невроз – пройти курс психотерапии.
В таких случаях прием традиционных противокашлевых препаратов не дает эффекта. Люди начинают подозревать осложнения и принимать сильные лекарства, что вредно для организма. Для предотвращения этого лучше сразу обратиться к врачу, который найдет причину кашля.v
Заблуждение 4. Использование неэффективных народных средств
Здесь мы рассмотрим сразу четыре распространенные ошибки, выясним их природу и определим правильный порядок действий.
| Ошибка | Почему это неправильно | Что нужно делать |
|---|---|---|
| Нахождение в сухом помещении во время ОРЗ. | Это устоявшийся миф, будто влажность в помещении препятствует выздоровлению. На самом деле сухой воздух снижает активность интерферонов, необходимых для борьбы с вирусом. | Намеренно повышать влажность в помещении, где находится больной. В этом поможет бытовая техника или обычная влажная уборка. |
| Отказ от лекарств в пользу растительных аналогов. | Люди боятся лекарств, считая их химией. Но растения могут нанести не меньший вред (например, передозировка активным веществом или аллергическая реакция). | Принимать медикаменты, подобранные врачом с учетом диагноза и сопутствующих заболеваний. |
| Лечение горчичниками и банками. | Польза их клинически не подтверждена. Зато вред в виде ожогов кожи и непомерной нагрузки на сосуды очевиден. | Выбирать методы лечения, эффективность которых доказана. |
| Игнорирование кашля. | Многие считают, что кашель, как и насморк, рано или поздно проходит сам. Но он не всегда бывает вызван легкой простудой, поэтому есть риск пропустить серьезное заболевание. | Лечить кашель, предварительно установив его причину. Важно не допустить переход его в хронический, поскольку это делает дыхательные пути более уязвимыми. |
Правильное лечение кашля
Главная задача при лечении респираторного заболевания – освободить легкие от мокроты. В первые несколько дней она может накапливаться, вызывая сухой кашель. Но в дальнейшем секрет должен разжижаться и выводиться из организма.
Если этого не происходит, необходимо принимать муколитические (разжижающие мокроту) и секретомоторные (стимулирующие ее отхождение) медикаменты. Подбирать их лучше под контролем врача.
По наблюдениям пульмонологов, мокрота лучше всего отходит по утрам, в положении лежа на боку. Не следует принимать отхаркивающие препараты на ночь, в противном случае поспать не удастся.
Если сухой кашель вызван не заболеваниями дыхательных путей, а воспалением горла или аллергией, стратегия лечения будет иной. Здесь допустимо подавлять кашлевой рефлекс. Однако это не отменяет необходимости борьбы с заболеванием, вызвавшим его.
Что делать, если мокрота не отходит?
Это вещество накапливает болезнетворные микроорганизмы. К тому же в большом количестве оно препятствует дыханию. Поэтому нельзя допускать, чтобы мокрота скапливалась в легких. Если лекарства не помогают, можно простимулировать ее отхождение дополнительными средствами:
- обильным теплым питьем;
- ингаляциями;
- травяными сборами;
- употреблением имбиря;
- дыхательной гимнастикой.
Однако сначала следует посоветоваться с лечащим врачом. Он подскажет оптимальный состав сбора или вещество для ингаляции. Важно, чтобы они не снижали эффективность основной терапии и не вызывали индивидуальных реакций.
В случае, если самостоятельное откашливание невозможно, мокроту убирают с помощью аспиратора. К такой мере прибегают при мышечной слабости.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Гайморит
Применение гомеопатии для лечения гайморита
Гайморит – это воспаление придаточных пазух носа. Возникает из-за повторного тяжелого насморка или простуды, которые были недолечены до конца.
Первыми симптомами гайморита являются потеря обоняния, тяжесть в голове, боль в висках и переносице, высокая температура – 37–38 градусов. Кроме этого, наблюдается ухудшение памяти, снижаение работоспособности и увеличение утомляемости.При остром течении болезни воспаляется тонкая слизистая оболочка, застилающая гайморовы пазухи. Негативное воздействие также оказывается и на расположенные в этой области кровеносные сосуды, а также на соединительную ткань.
Если не начать лечить гайморит ещё на начальной стадии, то он переходит в следующую, гнойную стадию. В результате могут появиться и другие серьёзные заболевания. При переходе гайморита в хроническую стадию, наблюдается поражение костных стенок гайморовых пазух и подслизистой основы.
BELLADONNA (Белладонна) – пульсирующая боль с чувствительностью к любым сотрясениям головы, даже при разговоре. Лицо красное, как помидор, горячее, потное.
HYDRASTIS (Гидрастис) – раздражающий насморк с болью. Густые, вязкие, тягучие желтоватые выделения. Ухудшение ночью.
KALIUM BICHROMICUM (Калиум бихромикум) – сухости, заложенности, давления в области корня носа. Тягучая, трудноотделяемая слизь. Язвы в носу. Боль в области лба усиливается от холода и давления. Боль внезапно усиливается и внезапно исчезает, часто в одни и те же часы.
CINNABARIS (Циннабарис) – при фронтите сильной боли лба, внутреннего угла глаза. Вязкая слизь с неприятным запахом стекает от нижних хоан в зев. Очень неприятный вкус во рту.
SILICEA (Силицея) – хронический гнойный синусит. Ощущение холода, особенно головы. Потливость всей головы. Потливость стоп с вонючим потом. Ухудшение на холоде, зимой, утром.
KALIUM IODATUM (Каллиум йодатум) – вначале обильные, раздражающие, водянистые выделения. Затем заложенность носа с сильной болью над глазами, у корня носа. Чиханье, слезотечение. Гнойные, вязкие выделения с тошнотворным запахом; зеленовато-желтоватый секрет.
MERCURIUS SOLUBILIS (Меркуриус солюбилис) – вначале обильный, жидкий секрет, позднее слизисто-гнойные, густые, зеленовато-желтые, зловонные, едкие выделения. Припухлость в области костей носа. Ночью часто потливость, беспокойство.
CYCLAMEN (Цикламен)– усиливает отделение секрета. Ощущение давления в области придаточных пазух, потеря вкуса и обоняния.
Вышеперечисленные гомеопатические препараты наиболее часто используются для лечения гайморита. Перед применением необходима консультация специалиста.