Какой массаж показан детям с синдромом дауна
Какой массаж показан детям с синдромом дауна
Какой массаж показан детям с синдромом дауна
Ожидайте
Менеджер свяжется с Вами сразу в рабочее время с Пн – Пт с 10:00 – 19:00 МСК
Перезвоните мне
Ваш персональный менеджер: Екатерина
Ответственная и отзывчивая! 😊
Аннотация: Нарушение речи у детей беспокоит многих родителей. Примерно к трем годам становится ясно, какие звуки у них не получаются.
Статья:
Нарушение речи у детей беспокоит многих родителей. Примерно к трем годам становится ясно, какие звуки у них не получаются. У многих деток проблема проходит с годами и с практикой. Но у некоторых из них расстройства связаны с проблемами в работе артикуляционных мышц и имеют физиологический характер. Помочь может логопедический массаж.
Показания к проведению логопедического массажа
Логопед подбирает вид массирования, направленный на активизацию неработающих участков вербального аппарата. Это позволяет постепенно вернуть тонус всем мышцам, отвечающим за речевую функцию. Методика может применяться при дизартрии, ринолалии, дислалии и так далее.
Манипуляции можно проводить с двух месяцев, хотя в раннем возрасте они делаются только для профилактики. При серьезных расстройствах применяется массаж, направленный на восстановление голосовых возможностей, приведение в тонус мышц речевой системы и уменьшающий время становления произношения. Метод может скорректировать даже существенные неврологические симптомы.
Воздействие на важные речевые центры – губы, язык, мочки ушей и шею, показано детям с такими проблемами:
- частичная потеря либо неполное расстройство голоса;
- различные дефекты лечи;
- чрезмерная интенсивность лицевых мышц;
- чрезмерное рефлективное слюнотечение;
- сбой произносительной системы речи в целом;
- ДЦП;
- нарушения формирования артикуляционной мускулатуры;
- все виды логопатии.
Все эти нарушения могут привести к серьезным дефектам речи в будущем, и для предотвращения этого нужно как можно раньше принять меры.
Логопедический массаж имеет противопоказания. К ним относятся простудные и респираторные патологии, стоматиты, увеличение лимфоузлов, воспаления слизистых глаз и десен, герпес. При аутизме, ДЦС, судорогах, синдроме Дауна нужна особая осторожность.
Польза и цели логопедического массажа
Главные цели проведения массажа следующие:
- достижение точной артикуляции звуков;
- улучшение состояния голосовых связок;
- нормализация респирации в процессе речи;
- предотвращение психологического напряжения по причине речевых дефектов;
- общее повышение качества речи и работы речевого аппарата.
Массаж помогает нормализовать мышечный тонус общей, артикуляционной и мимической мускулатуры, снижает проявление параличей и парезов этих мышц, снижает патологические движения речевой мускулатуры. Иногда процедура проводится для устранения чрезмерного слюноотделения у детей, которое также мешает нормальной дикции.
Основные виды массажа
Логопедический массаж имеет несколько основных видов:
Классический. Предполагает привычные массажные приемы: поглаживания, разминания, растирания и вибрация. Применяется для активизации и стимуляции тонуса мышц.
- Точечный. Направлен на биологически активные точки, где скапливаются сосуды и нервные окончания.
- Аппаратный. Применяются вакуумные или вибрационные приспособления.
Существует зондовый массаж и самомассаж. Последний ребенок делает сам, массируя лицо и язык.
Зондовый массаж выполняется по методу Е.В Новиковой. Он помогает нормализовать речевое дыхание, исправить произношение звуков, увеличить голосовую силу и дополнительно нормализовать работу нервной системы. Проводится он специалистом. Последовательность использования различных зондов на необходимые участки определяется индивидуально.
Обычно сеансы проводят курсом в 2-3 недель. Повторный курс возможен спустя 1,5-2 месяца. Методика противопоказана детям младше полугода.
Специфика массажа в домашних условиях
При выполнении массажа в домашних условиях ребенку должно быть комфортно. Он не должен чувствовать тревогу, важно отыскать к нему подход и отвлечь чем-то. Маленьким деткам сеансы проводят, когда они находятся в коляске или на руках у мамы. Более взрослые детки могут располагаться на спине с маленькой подушкой либо валиком под шеей или в кресле с подголовником.
Со временем дети привыкают к манипуляциям и воспринимают их спокойно.
Процедуру можно проводить не ранее, чем спустя два часа после еды. Предварительно нужно хорошо прополоскать рот ребенка.
Предварительная разминка
Начинать сеанс нужно с общего лицевого массажа в течение нескольких минут. Нужно выполнять приятные для малыша поглаживания и вибрирующие манипуляции. Направления могут быть различными:
- Лоб массируется в направлении снизу вверх и от центра к вискам.
- Нижнее веко нужно прорабатывать от внешнего края к внутреннему, верхнее – наоборот.
- Выполняются движения от носа к вискам и от краев губ до ушей.
- Также манипуляции делаются от подбородка до мочек ушей.
Чтобы расслабить мышцы шеи и корня языка, детская головка раскачивается и плавно поворачивается в стороны. Затем начинается проработка языка и губ.
Методика массажа
Массаж начинается с обработки мышц лица, затем прорабатываются другие. Используются классические приемы с постепенным увеличением надавливания. При этом не допускается дискомфорт у ребенка. Могут выполняться поглаживающие движения лба и растирания щек. В конце делаются легкие постукивающие и пощипывающие движения. Губы разминаются от середины к краям, каждая губа отдельно, затем переходят к носогубной складке.
Если речь идет о повышенном возбуждении мышц, используется расслабляющая техника. Она включает классические поглаживания и вибрации. Сеанс начинают с воротниковой и плечевой зоны, затем прорабатывается лицо, губы, язык. Заканчивают релаксацию плавными чуть давящими движениями, которые повторяют 8-10 раз.
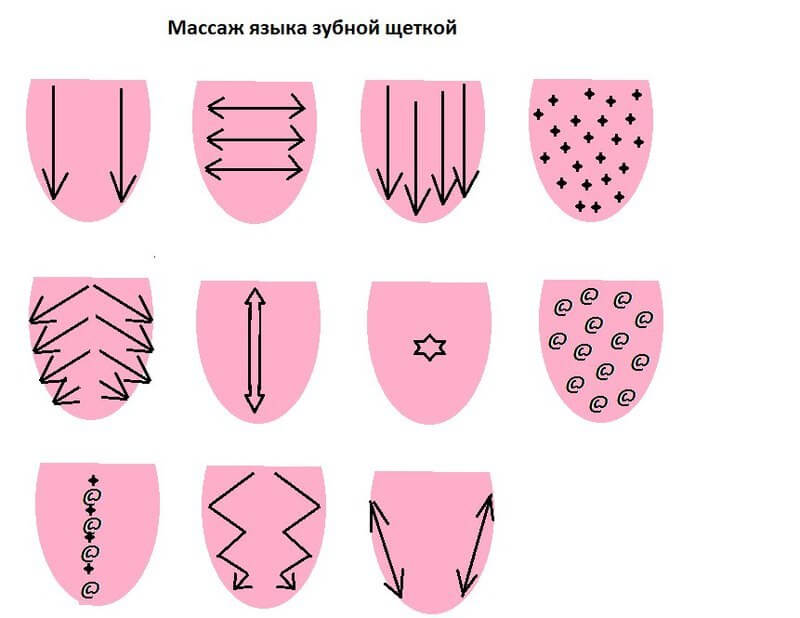
Для массажа языка используются специальные приспособления. В домашних условиях может использоваться ложка либо указательный палец . При использовании ложки необходимые зоны поглаживают и растирают ее выпуклой стороной.
Для преодоления обильного слюнотечения нужно научить ребенка правильно жевать, сначала с запрокинутой головой. Также он должен научиться подсасывать слюну и чаще ее проглатывать с помощью одного толчка. Другое действенное упражнение – вращение языком в ротовой полости с дальнейшим сглатыванием слюны.
Родители должны проявлять терпение и заниматься с малышом регулярно. Время сеансов определяется степенью нарушения и возрастом ребенка. Она не должна превышать 25 минут вне зависимости от того, проводится ли массаж дома или в лечебном учреждении. Первые сеансы длятся пять минут, со временем их длительность увеличивается.
Курс обычно включает в себя 10-20 сеансов. Проводить массаж можно ежедневно либо с интервалом через день.
Массаж языка для коррекции речи
Сеанс проводится после удаления из полости рта остатков еды, спустя 1,5-2 часа после еды либо за 2 часа до кормления. Делаются поглаживающие движения языка по всем направлениям – это помогает активизировать максимальное количество мышц.
Массаж делается в следующей последовательности:
- Проработка продольной мышцы от основания к кончику языка.
- Стимуляция поперечной мышцы от центра к краям.
- Круговые и спиральные движения по всей площади.
- Похлопывания всей плоскости языка.
- Прижимание продольной мускулатуры.
- Массаж уздечки сверху вниз.
- С помощью тканевой салфетки делаются перетирающие движения.
Эта методика может использоваться и в домашних условиях.

Расслабление речевых мышц
Для расслабления речевых мышц массаж делается в такой последовательности:
- Поочередно поглаживается каждая губа от уголков к центру.
- Верхняя губа поглаживается сверху вниз, нижняя – снизу вверх.
- Носовые складки обрабатываются от крыльев носа к уголкам рта.
- Далее надавливают на губы слабыми вращающими движениями.
- Выполняются пошлепывания губ подушечками пальцев.
Артикуляционная и дыхательная гимнастика
Для повышения эффективности логопедического массажа его дополняют артикуляционной и дыхательной гимнастикой. Выполнять ее рекомендуется перед зеркалом. Обычно ребенок повторяет движение за логопедом или родителем. Подобная гимнастика может включать такие упражнения:
- Максимальное вытягивание языка.
- Подтягивание языка к носу и подбородку.
- Покачивания и отведения в стороны язычка.
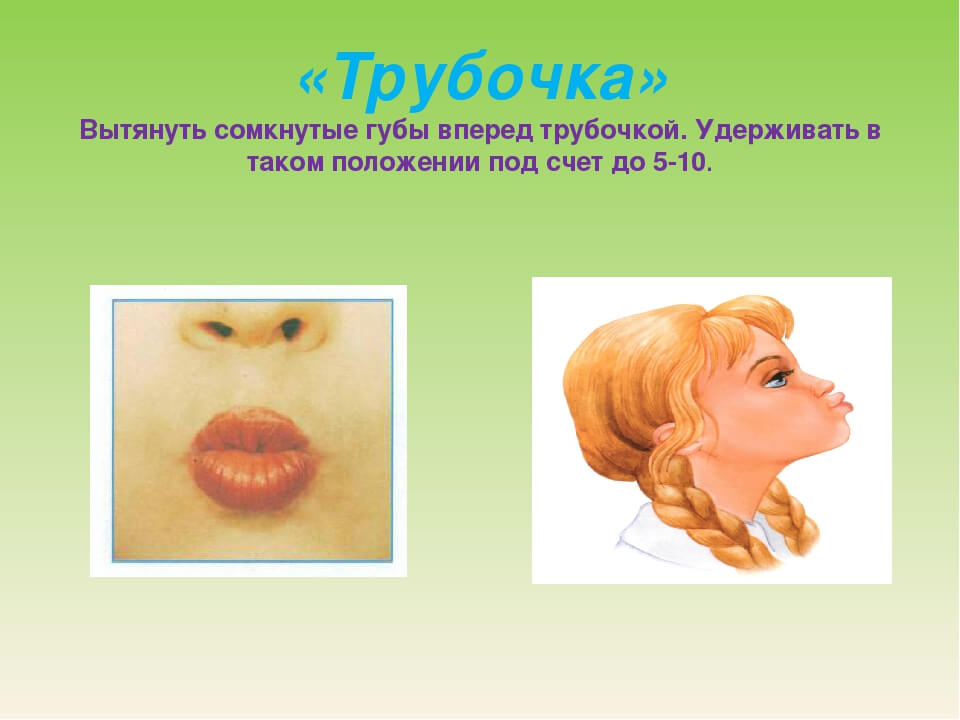
- Губы трубочкой.
- Растягивания, поднятия, опускания губ.
- Сжимание и облизывание губ.
Дыхательная гимнастика обычно проводится в игровой форме. Малышам полезно надувать мыльные пузыри или воздушные шарики. При этом коррекция речи должна сопровождаться скороговорками. Постоянное их разучивание научит ребенка справляться со сложными для него звуками и поможет освоить темпоритмику речи.
Массаж ложками
Метод массажа ложками может применяться в домашних условиях. Он значительно улучшает развитие речи у детей. Для выполнения манипуляции нужно две пары чайных ложек. Проводится массаж следующим образом:
- Выпуклой поверхность ложки поглаживается височная область.
- Аналогично поглаживаются глазные впадины. Двигаться нужно вдоль брови к внешней границе глаза. Под глазом движения осуществляются в обратном порядке.
- Делаются круговые поглаживания щек.
- Височная зона растирается горкой ложки по спирали. В конце нужно аккуратно нажать на обрабатываемую зону.
- Спиралевидными движениями горки ложки растирается зона между бровями.
- Ребром ложки массируются щеки от подбородка к глазам.
- Кончиком изделия растирается носогубная область.
- Легкими нажатиями конца ложки прорабатывается отдельно каждая губа.
- Зона скул и подбородка разминается круглой частью ложки круговыми движениями.
Логопедический массаж помогает устранить нарушения речи у ребенка и обеспечить нормальное развитие речевого аппарата. Он должен выполняться регулярно и по правильной технике.
Развитие ребенка с синдромом Дауна: от 0 до 19 месяцев
Наличие дополнительной, 47-й, хромосомы сказывается на развитии внутренних органов ребенка, его способностям к умственному и физическому развитию. Однако статистика гласит: 4 из 5 детей с этой геномной патологией обучаемы, а некоторые вполне могут добиться значительных успехов в жизни. Существует огромное количество вариаций синдрома, которые оказывают различное влияние на потенциал ребенка – иногда он и вовсе не нуждается в составлении специальных программ, а его развитие находится в рамках, применимых к возрасту.
И все же, в большинстве случаев у детей наблюдаются проблемы с речью – например, задержка между пониманием и воспроизведением слова. Также распространено медленное развитие мелкой моторики, которая уступает другим двигательным качествам в темпах их усовершенствования. Такие дети могут позже вставать на ножки – от 2-х до 4-х лет. Поэтому врачи придерживаются подхода раннего вмешательства: замечено, что чем раньше назначается физиотерапия и специальные занятия, чем раньше обследования выявляют сдерживающие факторы (например, проблемы со слухом), тем скорее идет развитие ребенка и тем меньше он отстает от сверстников.
Причины синдрома Дауна
Превышение генетического материала корреллирует с возрастом матери, отца и даже бабушки по материнской линии. Однако предугадать, родится ли ребенок здоровым или больным невозможно – его родители почти всегда оказываются здоровыми людьми, а патология обнаруживается только на этапе скрининга плода. Косвенно повлиять на развитие синдрома может:
- зачатие в близкородственном браке;
- наличие среди родственников человека с данной мутацией;
- поздние роды при возрасте матери от 35 лет и отца от 40 лет;
- наличие вредных привычек, нездоровое питание и образ жизни.
Синдром не связан с полом плода и диагностируется при помощи инвазивных и неинвазивных методик. При рождении развитие ребенка практически всегда соответствует нормальному, за исключением незначительных задержек. При этом братья и сестры с заболеванием похожи между собой, но не похожи на родителей.
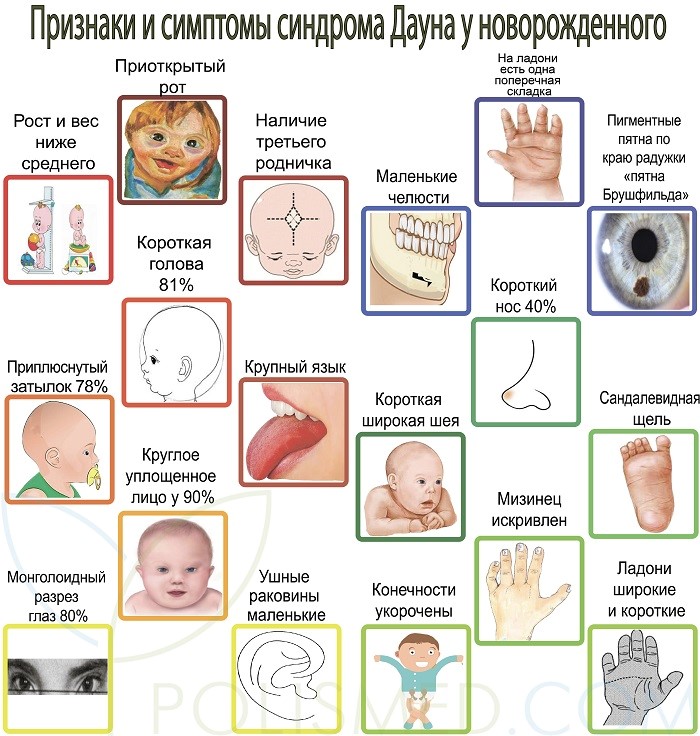
Отличия с первых дней:
- дети с заболеванием имеют уплощенное лицо и укороченный нос;
- на укороченной шее имеется характерная складка;
- у внутреннего уголка глаза заметен эпикантус, несвойственный детям немонголоидных рас;
- уголки глаз имеют разную высоту, что нередко сопровождается косоглазием;
- язык увеличен, из-за чего ребенку сложно держать рот закрытым;
- наблюдается искривление мизинца, клинодактилия;
- в 20% и более также диагностируется врожденный лейкоз, эпилепсия, проблемы с мочеполовой системой.
Особенности развития
В возрасте до 3 месяцев для ребенка с синдромом Дауна характерен следующий уровень развития:
- выражает чувство голода плачем, а сытости – радостью;
- эмоционально реагирует на внимание и появление значимых взрослых;
- не наблюдается проблем с сосанием и глотанием молока;
- при положении лежа на спине активно двигает ручками и ножками;
- подъем головы не ниже 4-6 см от поверхности, время удержания головки – 8-12 секунд;
- при положении лежа держит головку около минуты;
- хорошо сжимает и разжимает кулачки;
- может дотронуться пальчиками до собственного лица;
- активно наблюдает за интересными предметами;
- узнает голос матери и реагирует на него;
- узнает знакомых людей и эмоционально выражает это.
В возрасте 4-6 месяцев:
- делает попытки к общению с близкими, гулит и лепечет;
- умеет смеяться;
- демонстрирует опаску и сомнение при виде незнакомых людей;
- активно тянет в рот ручки;
- сидит и держит головку без особых затруднений;
- наблюдает за интересными предметами;
- хорошо отличает знакомых, вплоть до частых гостей, от незнакомцев;
- следит за любимыми игрушками и другими интересующими предметами.
Старше 6 – до 10 месяцев:
- реагирует на щекотку смехом;
- улыбается при играх или в ответ на ласку;
- учится говорить короткие слова из пары слогов;
- знает, что если уронить предмет, его поднимут;
- плачет или проявляет другие негативные эмоции, если у него отбирают игрушку;
- умеет кушать из рук, пить из кружки, которую держит взрослый;
- начинает самостоятельно ползать и вставать с поддержкой взрослого;
- передает предметы одной или двумя руками;
- проявляет любопытство к окружающему миру, познавательные попытки.
В возрасте 10-12 месяцев:
- реагирует плачем на отчитывание или ругань;
- понимает, что в ответ на просьбу можно отдавать предметы;
- самостоятельно кушает;
- обнимает родителей;
- переворачивается со спинки на живот по собственному желанию;
- ходит с поддержкой взрослых;
- начинается развитие мелкой моторики в играх;
- понимает, когда к нему обращаются.
От 13 до 15 месяцев:
- машет ручками и хлопает в ладоши, в зависимости от ситуации;
- может отвечать утвердительными или отрицательными движениями головы;
- самостоятельно встает и ходит;
- играет с мячом, конструктором, машинками, пирамидкой;
- делает первые рисунки.
В возрасте 16-19 месяцев:
- понимает простые поручения от взрослых и выполняет их сам или с чужой помощью;
- отдает взрослым предметы при просьбе;
- учится самостоятельно снимать одежду;
- сам умывается;
- умеет подниматься и спускаться по ступенькам с подстраховкой от взрослого.
Обращайтесь, чтобы получить индивидуальную программу Войта-терапии для Вашего малыша!
Синдром Дауна –приговор или надежда?
Синдром Дауна — самая распространенная генетическая аномалия, вызванная трисомией по 21 паре хромосом. По статистике, примерно 1 ребенок из 700 появляется на свет с синдромом Дауна.
Синдром Дауна — самая распространенная генетическая аномалия, вызванная трисомией по 21 паре хромосом. По статистике, примерно 1 ребенок из 700 появляется на свет с синдромом Дауна. Это соотношение одинаково в разных странах, климатических зонах, социальных слоях. Оно не зависит от образа жизни родителей, их здоровья, вредных привычек, питания, достатка, образования, цвета кожи или национальности. Вероятность рождения такого ребенка увеличивается с возрастом матери, но так как более молодые матери рожают чаще, то среди родителей детей с синдромом Дауна в равной степени представлены все возрастные категории.
Этот синдром был описан Джоном Лангдоном Дауном в 1866 году как умственная отсталость, сочетающаяся с рядом характерных внешних признаков. А в 1959 году Жером Лежен выявил его генетическую природу.
К 1964 году стали известны три основных типа хромосомных нарушений при синдроме Дауна:
Предположительный диагноз, как правило, ставится сразу после рождения ребенка по ряду внешних признаков: «плоское» лицо (90%), брахицефалия (81%), кожная складка на шее у новорожденных (81%), антимонголоидный разрез глаз (80%), эпикант (80%), гиперподвижность суставов (80%), мышечная гипотония (80%), короткие конечности (70%), аркообразное небо (58%) и т. д. Поперечная ладонная складка, считающаяся универсальным признаком синдрома Дауна, встречается в 45% случаев, а пятна Брушфильда (пигментные пятна по краю радужки) в 19% случаев. Обычно у новорожденного с синдромом Дауна присутствует часть известных признаков, иногда некоторые признаки встречается и у обычных детей. Окончательный диагноз ставится после получения результатов анализа на кариотип.
Синдром Дауна часто сопровождается соматическими заболеваниями.
Многие дети часто рождаются с признаками морфофункциональной незрелости. Врожденные пороки сердца встречаются в 40–60% случаев. Частым нарушением является апноэ во сне (до 50%), возникающее из-за особенностей строения носоглотки, и обструкция ротоглотки корнем языка. Приобретенные формы гипотиреоза могут составлять до 35% и требуют особого внимания, так клинические признаки гипотиреоза маскируются проявлениями синдрома Дауна. Патология опорно-двигательного аппарата (в т. ч. мышечная гипотония и гиперэластичность связок) присутствует практически у всех детей. Офтальмологические проблемы встречаются в 45%, снижение слуха в 38–78%, аномалии желудочно-кишечного тракта в 12% случаев.
Развивающаяся пренатальная диагностика позволяет все лучше диагностировать синдром Дауна и становится более доступной для женщин в России. Однако этот метод не помогает решить вопрос о том, готова ли семья воспитывать ребенка с синдромом Дауна, а лишь переносит его на период до рождения ребенка. В наш Центр обращается все больше семей, в которых родители знали о синдроме Дауна до рождения ребенка и приняли решение сохранить беременность.
В течение многих лет синдром Дауна считался медицинской проблемой, что отражает его старое название «болезнь Дауна», а так как эта хромосомная аномалия не может быть излечена, то таких пациентов, как правило, с рождения помещали в интернаты, где за ними осуществлялся общий уход. Сопутствующие заболевания также считались частью синдрома и нередко оставались без лечения. Находящиеся в таких условиях дети с синдромом Дауна демонстрировали низкий уровень психофизического развития при средней продолжительности жизни около 10 лет.
Ситуация начала изменяться около 50 лет назад. На фоне гуманизации общества в развитых странах было признано, что условия содержания людей в закрытых учреждениях не удовлетворительны, их права часто нарушаются, а длительное пребывание в стационарных условиях оказывает неблагоприятное воздействие на их состояние. Кроме того, содержание людей с интеллектуальными нарушениями в стационарах требовало неоправданных финансовых затрат. В то же время психологические и педагогические исследования показали важность эмоциональной привязанности к взрослому и стимулирующей окружающей среды для развития ребенка. Родители пациентов с особенностями развития также выступали за право их детей жить дома и получать всю необходимую им помощь по месту жительства. Эти требования нашли широкую поддержку у врачей-педиатров. Все это привело к началу процесса деинституализации, т. е. расформированию системы интернатов и созданию служб помощи на местах. Эти изменения нашли свое отражение в документах ООН, определяющих права детей с нарушениями развития на жизнь в семье, получение образования и интеграцию в общество.
В России основная масса детей с синдромом Дауна продолжала находиться в государственных учреждениях и только около 10% детей воспитывались дома. Отношение к людям с синдромом Дауна стало изменяться с начала 90-х годов. Большую роль в этом сыграли родительские ассоциации и общественные организации. В 1997 году в Москве был создан благотворительный фонд, целью которого является улучшение качества жизни детей с синдромом Дауна в России. В 1998 году на базе этой организации был открыт Центр ранней помощи, оказывающий бесплатную психолого-педагогическую помощь детям от рождения до 8 лет. До этого времени семьям, воспитывающим своего ребенка дома, было трудно найти профессиональную поддержку, и уровень развития таких детей не исследовался. Все обследования уровня развития детей с синдромом Дауна проводились в интернатах, где для многих детей фактор депривации, т. е. отсутствия родительской любви и заботы, оказывается едва ли не ведущим в генезе их нарушений. С другой стороны, развитие системы помощи детям, живущим в семье, позволило добиваться хороших результатов в их реабилитации и изменило представление об их возможностях. Данные, приведенные ниже, заимствованы из иностранной литературы и подтверждены опытом работы Центра ранней помощи (табл.).
Таким образом, дети с синдромом Дауна проходят те же этапы развития, что и обычные дети, и при специальном обучении, хотя и несколько позже, осваивают те же навыки.
На сегодняшний день более 1000 семей из Москвы и регионов России получают информационную поддержку, с ними регулярно занимаются и оказывают консультативную помощь. Подобные программы получают все более широкое распространение в нашей стране и странах ближнего зарубежья.
В основе современного подхода к обучению детей с синдромом Дауна лежит семейно-центрированная модель ранней помощи, включающая психолого-педагогическую поддержку родителей и ориентированная на помощь родителям в воспитании их детей. Большое внимание уделяется развитию детей раннего возраста (от 0 до 3 лет), профилактике вторичных нарушений, возникающих из-за сопутствующих заболеваний или неравномерности развития ребенка. С первых недель в сфере внимания педагогов находится взаимодействие родителей с ребенком, моторное развитие, познавательные процессы, развитие коммуникации. С 1,5 лет дети начинают посещать групповые занятия, направленные на социализацию и подготовку к детскому саду. К 3 годам дети, как правило, поступают в детские сады, продолжая при этом получать дополнительные специальные занятия. Все больше детских садов организуют интегративные группы, где дети с синдромом Дауна находятся вместе с обычными сверстниками, и отмечают их положительное влияние друг на друга. К 8 годам дети поступают в школы, подобранные в соответствии с уровнем их развития. Основная масса детей учится в специализированных школах, однако есть отдельные примеры обучения детей с синдромом Дауна в общеобразовательных школах.
Безусловно, только межведомственное взаимодействие, включающее органы здравоохранения, социальной защиты и образования, позволяет комплексно решать проблемы ребенка с нарушениями развития и его семьи.
С 2002 г. ведется активная работа, направленная на профилактику социального сиротства детей с синдромом Дауна, а также на изменение отношения к данной категории детей в профессиональной медицинской среде и в общественном сознании.
Основными компонентами программы являются:
Результатом реализации данной программы является устойчивое увеличение числа детей с синдромом Дауна, воспитывающихся в семьях. Так, в 2002 году в Москве в семьях оставалось примерно 15% детей, также как в среднем по России, а через 4 года работы программы — в 2006 году — 50% детей.
Поговорим об этом проекте более подробно.
Многие родители помнят те слова, которые они услышали в родильном доме, долгие годы. Поскольку синдром Дауна определяется сразу после рождения ребенка, родители узнают диагноз до того, как сформируются их отношения с ребенком, а часто даже раньше, чем они его в первый раз увидят. То, каким образом сообщается о диагнозе, во многом влияет на дальнейшее формирование детско-родительских отношений и принятие ребенка, даже если ребенок остается в семье.
Сообщение о синдроме Дауна разрушает образ того ребенка, о котором родители мечтали в течение беременности, их планы и представления о себе, как о родителях. Значимость этой утраты определяет интенсивность и продолжительность переживаний. Этот процесс имеет несколько фаз и, в конечном итоге, направлен на реорганизацию жизни в соответствии с новой ситуацией.
Первая фаза (шок) может быть описана словами: «Этого не может быть, это не со мной». Она может длиться от нескольких минут до нескольких дней. Затем наступает фаза реакции, которая проявляется в чувстве гнева, конфликтности, недоверчивости, поисках «виноватого». Эти чувства часто обрушиваются на тех, кто оказался рядом, сообщил о диагнозе. Важно понимать, что подобное поведение является нормальным проявлением этого этапа переживания горя, и постараться эмоционально поддержать родителей. Эта фаза может длиться от нескольких дней до нескольких недель.
На следующем этапе начинается адаптивная фаза. Родители постепенно принимают факт синдрома Дауна у их ребенка, у них заметно снижается тревога, они начинают думать о насущных нуждах. Эта фаза может длиться до года. После этого наступает фаза ориентирования или реорганизации, когда семья осваивает роль родителей необычного ребенка, конструктивно подходит к решению своих проблем, ищет помощи у соответствующих служб, строит планы на будущее, завязывает новые отношения.
К сожалению, родители обычно должны принять решение о судьбе ребенка, пока он находится в родильном доме, т. е. в течение первых нескольких дней после его рождения. В это время они находятся в шоковой или реактивной фазе, и в таком состоянии практически невозможно принять взвешенное решение. Возможность отложить выбор дает им необходимое время для адаптации. В Центре ранней помощи зарегистрировано около 30 случаев, когда родители забирали ребенка домой через несколько дней или месяцев после отказа.
Врач в родильном доме, сообщающий о диагнозе, тоже находится в стрессе, вызванном несоответствием новорожденного его ожиданиям, необходимостью сообщать неприятную новость, предполагаемой реакцией и т. д. Кроме того, он оказывается тем единственным человеком, к которому родители могут обратиться, и ему приходится отвечать на вопрос: «Что это значит?», представляя педагогическую информацию о развитии и социализации ребенка, а также оказывать психологическую поддержку матери, отвечая на вопрос: «Что же теперь делать?».
Не имея достаточной психологической подготовки, врачи нередко действуют за счет своих душевных сил, «примеряя ситуацию на себя». Часто врачу трудно определить границы своей ответственности, и он, искренне желая помочь родителям, советует им отказаться от ребенка, исходя из собственных представлений и своего психологического ресурса. При этом получается, что врач советует отказаться от чужого ему ребенка, а родителям приходится отказываться от своего.
Реакция матери, растерянность, слезы, агрессивное поведение также вызывают желание помочь ей, и часто ей назначают препараты, снижающие интенсивность проявлений горя, но замедляющие его переживание.
Понимание границ своих возможностей и ответственности, возможность пригласить психолога, педагога или представителя родительской ассоциации облегчают врачам стоящую перед ними задачу.
Остановимся подробнее на том, что важно сделать в родильном доме:
Начало работы с семьей на этапе родильного дома, включение семьи в службу ранней помощи, с последующим переходом ребенка в детский сад, школу и проекты занятости для взрослых, обеспечивает развитие, обучение и социализацию детей, а также дает возможность их родителям работать и вести обычный образ жизни.
Т. П. Медведева Центр ранней помощи «Даунсайд Ап», Москва