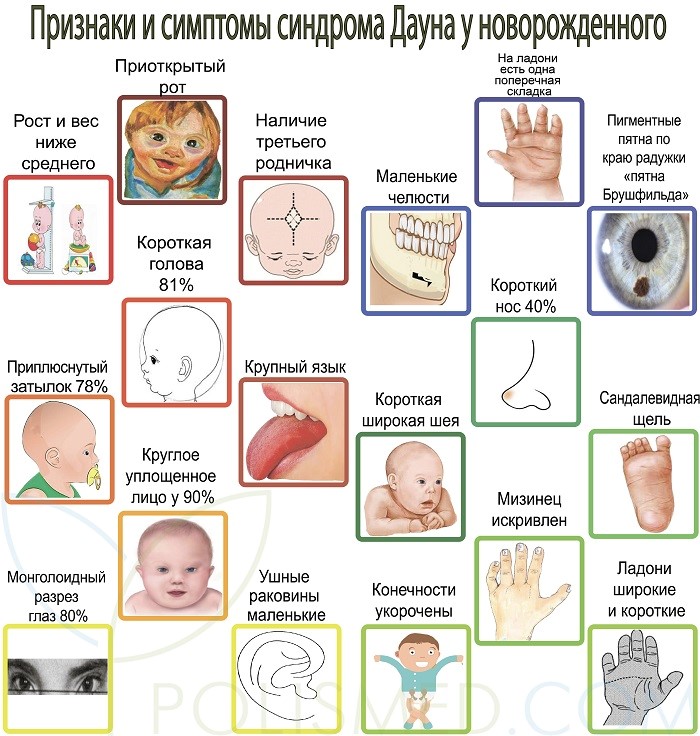
Можно ли с эпилепсией рожать
Можно ли с эпилепсией рожать
Эпилепсия и беременность

Еще недавно при ряде заболеваний беременность была противопоказана — из-за непредсказуемых осложнений болезни во время беременности и отсутствия безопасного лечения, не оказывающего вредного влияния на плод. Эпилепсия как раз и входила в этот ряд. Чаще всего женщинам с таким заболеванием беременеть не рекомендовалось.
Особенности функционирования организма беременной на фоне эпилепсии
При беременности наблюдаются изменения как в работе многих органов, так и на биохимическом уровне, что влияет на протекание эпилепсии у матери. В одних случаях количество судорог учащается, а в других, наоборот, уменьшается. Данные исследований показывают, что частота судорог увеличивается у 17–33 % беременных женщин. Обычно такие изменения связаны с тем, что женщины меняют противосудорожные препараты, уменьшают дозу и режим приема лекарств, боясь их пагубного влияния на плод, поэтому готовиться к беременности пациентки, страдающие эпилепсией, должны заранее.
Нередко прием нескольких препаратов (политерапию) нужно заменить на прием одного препарата (монотерапию), что не всегда можно сделать во время беременности — вероятны рецидивы судорожных припадков.
Противоэпилептические препараты значительно понижают уровень фолиевой кислоты в организме матери, что повышает риск возникновения пороков развития нервной трубки у плода. Поэтому пациентки с диагностированной эпилепсией должны принимать повышенные дозы фолиевой кислоты — от 0,8 до 4 мг в день.
Контроль эпилептических приступов важен не только для женщины, но и для здоровья плода, однако степень возможного вреда зависит от вида эпилепсии. Исследования показали, что генерализированные судороги могут быть причиной гипоксии плода, которая чревата повреждением мозга и центральной нервной системы, причем иногда это приводит к гибели плода. Влияние локализационно-обусловленных судорог на плод не изучено. К счастью, эпилепсия не повышает уровень мертворождений, отклонений в росте плода и других осложнений беременности.
Главная проблема при эпилепсии у беременных женщин — это прием противоэпилептических препаратов, большинство из которых являются тератогенами, то есть лекарствами, которые могут стать причиной пороков развития у плода.
Сама же по себе эпилепсия у женщины не повышает уровень пороков развития плода.Клинические исследования показали, что исход беременности и уровень осложнений у женщин, страдающих эпилепсией и не принимающих лечение, и не страдающих эпилепсией, одинаков. Но поскольку эпилепсия опасна для здоровья женщины вне зависимости от ее состояния (не беременная, беременная, кормящая грудью), то лечение всё же необходимо и в период беременности.

Какой противосудорожный препарат лучше принимать беременной?
На этот вопрос однозначного ответа не существует, потому что подбор лекарства, дозы и режима приема всегда индивидуален. Это значит, что не всегда один и тот же препарат будет эффективным при назначении разным женщинам. Но до назначения любого препарата важно знать, насколько женщина нуждается в лечении. Если в течение двух лет до беременности судорог не наблюдалось, то женщина может носить ребенка без лечения, однако отмену препаратов лучше всего провести до зачатия.
Во время беременности значительно увеличивается объем плазмы крови, поэтому концентрация многих веществ в крови, в том числе противоэпилептических препаратов, понижается. Также усиливается фильтрация крови почками, хотя количество выводимой ими мочи практически не меняется. Но ускоренный метаболизм приводит к тому, что лекарство выводится из организма быстрее. При беременности также понижается уровень в крови белков (альбуминов), участвующих в усвоении противоэпилептических лекарств. Из-за этого первичная доза препарата может оказаться неэффективной при купировании приступов судорог.
Повторимся: если говорить об эффективности препаратов, то выбор прежде всего зависит от вида эпилепсии. Обычно для лечения первичной генерализованной эпилепсии назначают вальпроат натрия и ламотригин. В случаях парцинальной эпилепсии выбор лекарств больше.
Не менее важен аспект влияния медикаментов на плод. Уровень разных отклонений в развитии плода выше в тех случаях, когда женщина принимает несколько противоэпилептических препаратов, а не один.
Наиболее часто на фоне приема противоэпилептических препаратов фиксируются такие отклонения в развитии: сердечно-сосудистые аномалии, пороки мочеполовой системы, нервной трубки и черепно-лицевые, в частности расщепление неба (волчья пасть). Особенно опасен для развития плода прием медикаментов в первом триместре беременности. Однако исследования показывают, что уровень пороков развития повышается при приеме вальпроата натрия или комбинации нескольких препаратов, в то время как прием карбамазепина, оксарбазепина и фенитоина (в качестве монотерапии) этот уровень не повышает.
Итак, препаратами, которых желательно избегать при беременности, признаны вальпроат, фенобарбитал и фенотоин.
При беременности у женщин с эпилепсией рекомендованы следующие действия:
- Беременные женщины, принимающие противоэпилептические препараты, должны находиться под наблюдением опытного акушера-гинеколога, имеющего опыт ведения таких пациенток. Женщина с диагнозом «эпилепсия» находится в группе риска по возникновению осложнений беременности, поэтому желательно, чтобы она также наблюдалась у специалиста по заболеваниям матери и плода.
- При необходимости проводится консультация у невропатолога или психиатра. Желательно, чтобы и этот врач имел опыт ведения беременных женщин с эпилепсией.
- Если женщина принимает несколько препаратов, надо постараться подобрать один препарат — перейти с политерапии на монотерапию. Однако этот переход должен быть постепенным. Например, если женщина принимает 3 лекарственных препарата, необходимо сначала попытаться перейти на 2 препарата, а потом уже на один.
- Беременная женщина с эпилепсией должна принимать минимум 4 мг фолиевой кислоты в сутки в первом триместре.
- Обследование такой беременной должно включать общий анализ крови, определение уровня солей (электролитов) в крови, неврологический осмотр, при необходимости — магнитно-резонансную томографию, компьютерную томографию, энцефалографию.
- Женщине рекомендовано пройти пренатальный генетический скрининг, который должен включать определение содержания ряда веществ в крови и проведение УЗИ в 11–13 недель.
- Желательно определить уровень сывороточного альфа-фетопротеина в сыворотке крови до срока 20 недель, но эта процедура не обязательна.
- Тщательное анатомическое УЗИ по выявлению возможных пороков плода необходимо провести в 16–20 недель.
- Инвазивные методы обследования (амниоцентез) для определения уровня альфа-протеина и ацетилхолинэстеразы в околоплодных водах не рекомендуются без особых показаний.
- Определять уровень противосудорожных препаратов (в свободном виде и связанном) в плазме крови не обязательно, но все же для некоторых из них (ламотригина, леветирацетама, окскарбазепина) желательно это делать ежемесячно.
- С 36 недель беременности рекомендована профилактика витамином К для предупреждения геморрагической болезни у новорожденного, хотя нередко такую профилактику проводят только новорожденным после родов.
Испытание родами
Роды — это очень серьезная нагрузка на женский организм. Они могут сопровождаться чрезмерной усталостью, что, в свою очередь, может привести к возникновению судорог (1–2 % случаев). Женщины, страдающие эпилепсией, независимо от того, принимают они лекарство или нет, должны быть под постоянным тщательным наблюдением в родах целого коллектива специалистов — акушера-гинеколога, невролога, анестезиолога, педиатра, которые осведомлены о заболевании роженицы и имеют опыт ведения родов у таких пациенток.
Оптимальным видом обезболивания для женщины, страдающей эпилепсией, будет эпидуральная анестезия. Медикаментозное обезболивание (например, петидин) может спровоцировать судороги.
Наличие эпилепсии не является показанием для кесарева сечения, поэтому большинство пациенток с таким диагнозом могут рожать естественным путем. Выбор метода родоразрешения будет зависеть от общего состояния матери и плода, а также наличия других показаний или противопоказаний со стороны обоих. Кесарево сечение проводится у женщин, страдавших частыми судорожными приступами в течение последних недель беременности.
С началом родовой деятельности необходимо определить уровень содержания противосудорожного лекарства в сыворотке крови. Если уровень низкий, женщине могут предложить прием дополнительной дозы препарата или внутривенное введение бензодиазепинов или фенитоина. Бензодиазепины могут вызвать нарушение дыхательной функции у матери и новорожденного, поэтому необходим постоянный контроль состояния обоих.
Эпилептический статус — чрезвычайно редкое состояние в родах. Если исключены другие возможные причины судорог, лечение осуществляется согласно протоколу, невзирая на беременность, хотя за состоянием плода ведется постоянное наблюдение. В ряде случаев показано экстренное кесарево сечение.
В целом же современное состояние медицины позволяет женщине, страдающей эпилепсией, благополучно выносить и родить здорового ребенка.
Беременность и эпилепсия: приступы и как их минимизировать
Эпилепсия – одно из самых распространенных неврологических заболеваний, которое диагностируется среди женщин детородного возраста. В Соединенных Штатах Америки зарегистрировали более миллиона женщин с эпилепсией в репродуктивном периоде. Ежегодно в перинатальных центрах рождается более 24 000 детей с таким же диагнозом, а именно – до пяти детей на тысячу родов. Беременные женщины с эпилепсией в основном чувствуют себя нормально, редко возникают специфические жалобы.
Большинство пациенток рожает здоровых детей, беременность не влияет на течение болезни и на изменение симптоматики. Частота приступов остается прежней. Для минимизации риска появления осложнений при беременности подбирается индивидуальная схема лечения для каждой больной. Персонифицированная терапия, подобранная для женщины в этот период, не только улучшит прогноз для матери, но и снизит риск формирования болезни и у будущего ребенка.

Частота приступов во время беременности
Согласно медицинской статистике, у многих женщин частота приступов при беременности остается прежней либо снижается. Период вынашивания ребенка никак не влияет на появление новых признаков эпилепсии или на усугубление состояния роженицы. Увеличение приступов наблюдается до 30% случаев в первом или третьем триместре беременности, в которых организм более подвержен изменениям.
Невозможно прогнозировать изменение частоты приступов исходя из анамнеза больной. Длительность течения патологии и учащение приступов при предыдущей беременности также никак не влияет на состояние женщины на данный момент. Ситуация может измениться в любой момент. У некоторых пациенток наблюдается катамениальная эпилепсия. При таком диагнозе у женщин возникают или учащаются приступы при определенных фазах менструального цикла. Даже при такой форме болезни прогнозировать учащение эпилептических приступов при беременности невозможно.
На учащение припадков влияют следующие факторы:
- нервное напряжение или эмоциональные перепады;
- нарушенный водно-солевой обмен;
- нарушенный гормональный фон или изменение гормонального фона;
- снижение уровня антиэпилептических лекарственных средств в крови.
Будущей матери рекомендовано следить за качеством сна и за соблюдением назначенного курса лечения. При появлении частой сонливости либо бессонницы следует в обязательном порядке обратиться к лечащему врачу. Корректировать лечение самостоятельно категорически запрещено. В течение всей беременности пациентка обязана посещать эпилептолога, который будет контролировать состояние, следить за изменениями. Только в таком случае можно предотвратить появление осложнений и риск врожденных аномалий плода.

Риск аномалии плода в результате развития приступов и приема антиэпилептических препаратов
При наличии приступов у беременной женщины возникает риск. Риск влечет за собой прием антиэпилептических препаратов, которые влияют на работу внутренних органов. Некоторые препараты и вовсе запрещены для беременных женщин и для лактационного периода. Вероятность риска при приступе зависит от типа припадка. Фокальные приступы не несут никакой опасности. Если речь идет о генерализованных тонико-клонических приступах, риск повышается и для здоровья будущей матери, и для ребенка.
Негативное воздействие возникает при травмах, полученных в результате ожога или падения с высоты. В таких ситуациях повышается риск преждевременных родов, аномалии плода, выкидыша, подавленного сердечного ритма у плода. Медицинские работники утверждают, что контроль приступов крайне необходим, особенно в период беременности. По мнению эпилептологов, риск для здоровья при появлении приступов более опасен, чем риск приема антиэпилептических препаратов. Если появились побочные эффекты при приеме лекарств, возможно минимизирование приема, либо отказ от такого лечения. Предусмотреть появление приступов невозможно.
Применение антиэпилептических препаратов во время беременности без ведома врача нередко приводит к формированию врожденных аномалий или дефектов развития. Врожденные мальформации у младенцев диагностируются лишь в 3% случаев. Такие аномальные изменения тяжело предотвратить или спрогнозировать. У беременных женщин, которые страдают эпилепсией, риск рождения младенца с дефектом развития увеличивается вдвое до 6%. В целом согласно медицинской статистике, таких случаев регистрируют немного.
Риск заметно повышается в том случае, если проводится политерапия. Речь идет о приеме нескольких лекарственных препаратов и, при этом, доза повышена. Немалое значение имеет генетическая предрасположенность. Если при предыдущей беременности либо в семейном анамнезе были диагностированы дефекты развития, повышается риск патологии и при текущей беременности.
Выделяют такие мальформации, которые наблюдаются чаще всего:
- заячья губа;
- порок сердца;
- дефект мочеполовой системы;
- волчья пасть;
Некоторые из вышеперечисленных мальформаций лечатся хирургическим путем и устраняются навсегда. Речь идет о внешних патологиях. Информации о безопасности антиэпилептических препаратов мало, так как каждый организм индивидуален. Если одной пациентке средство может помочь и минимизировать риск осложнений, то у другой наблюдаются серьезные побочные эффекты. Медицинские работники отдают предпочтение классическим антиэпилептическим препаратам, которые имеют минимум побочных эффектов.
Большинство антиэпилептических препаратов считаются безопасными и не несут никакой угрозы для здоровья матери и жизни ребенка. Однако некоторые лекарственные средства все же имеют специфический повышенный риск. Например, «Вальпроат» при применении в первом триместре беременности в 2% случаях вызвав развитие дефектов нервной трубки. Риск опасности уменьшается, если будущая мать принимает фолаты в период закрытия нервной трубки в первый месяц беременности.
Необходимо принимать фолаты ежедневно с момента зачатия ребенка. Препараты не будут иметь такой же эффект для больных с эпилепсией, однако значительно снизит риск развития врожденных патологий. Большинство пациентов не догадываются о наступившей беременности до закрытия нервной трубки. Ежедневное употребление витаминов, содержащих минимум 0,4 миллиграмма фолатов значительно улучшает прогнозы для женщин детородного возраста.
Употребление слениума и цинка на постоянной основе также принесет пользу для организма будущей матери и для ее ребенка. В последнем триместре беременности желательно употреблять витамин К1, чтобы предотвратить кровоизлияния у новорожденного, которые случаются иногда.

Стратегии для минимизации риска
Крайне важно, чтобы в период всей беременности будущая мать находилась под контролем квалифицированного врача. Медицинский работник будет давать женщине нужную и точную информацию касательно приема лекарственных препаратов, изменений образа жизни. Рекомендовано употреблять лекарства с самой низкой дозой антиэпилептического препарата. Тогда риск развития патологий будет минимизирован.
Монотерапия или прием одного лекарственного препарата, позволит снизить риск врожденных патологий и аномалий. Значительно уменьшатся побочные эффекты, лекарственные взаимодействия. Немалое значение играет комплаентность или отношения между врачом и пациенткой. При беременности проводится постоянное наблюдение за уровнем препаратов в крови. Уровень эпилептических препаратов мониторят в период трех триместров и после рождения младенца. Согласно медицинской статистике, в период беременности уровень антиэпилептических препаратов снижается. Поэтому доза приема подбирается для каждой пациентки по-разному.
Уровень препаратов в крови поднимается после родов, поэтому мониторинг за этим показателем необходим для предотвращения побочных эффектов. Акушер-гинеколог обязан осуществлять мониторинг состояния плода. Для этого проводится ультразвуковая диагностика либо определяется материнский сывороточный альфа-фетопротеин. Большинство женщин с эпилепсией рожают естественным путем, так как этот диагноз не относится к показаниям к кесарева сечению.
Антиэпилептические препараты проникают в грудное молоко, поэтому многие женщины отказываются от лактационного периода. Медицинские работники утверждают, что в большинстве случаев грудное вскармливание не принесет ребенку опасности, так как в период беременности будущий плод уже был подвержен воздействию антиэпилептических препаратов. Абсолютное количество лекарственного препарата в молоке минимальное.
Прием антэпилептических препаратов сразу же после кормления ребенка рассчитан на минимизацию препарата при кормлении. Лактационный период имеет огромную ценность для ребенка и влияет на состояние иммунитета.
Для женщин с эпилепсией рекомендовано посещать врача перед зачатием ребенка и планировать беременность. Для этого проводится ряд диагностических исследований организма пациентки. На протяжении всей беременности ведется лекарственный мониторинг антиэпилептических препаратов в крови. Внимание уделяется также полноценному сну, рациону будущей матери и отдыху. Проводится контроль набора веса, женщина в обязательном порядке принимает комплекс витаминов с фолатами в период беременности и после рождения ребенка. При соблюдении всех правил, беременная сможет родить здорового и крепкого ребенка.
Беременность при эпилепсии: как родить здорового ребенка
Еще несколько лет назад врачи не рекомендовали беременность, если у одного из партнеров эпилепсия. Она обосновывали это тем, что заболевание передастся ребенку, или что он родится с нарушениями развития. А что думают доктора сейчас?
Каковы шансы у пары родить здорового ребенка, если у одного из партнеров эпилепсия? И что делать, чтобы эти шансы увеличить? — Читайте об этом в нашей статье.
Вся информация и статистические данные предоставлены неврологами ведущих мировых клиник, с которыми сотрудничает Bookimed, и такими авторитетными организациями как Международная лига против эпилепсии, Американский фонд эпилепсии и др. Все данные проверены и подтверждены нашими медицинскими редакторами.

Беременность при эпилепсии: опасно ли это

Большинство женщин, планирующих беременность, чаще переживают о здоровье ребенка, чем о своем собственном. Но будущей маме с диагнозом “эпилепсия” важно понимать, что риск для малыша не так высоки, как для нее.
 По данным Американского фонда эпилепсии, большое значение имеет подготовка и ведение беременности врачом-эпилептологом, соблюдение всех его рекомендаций. Это позволяет 90 женщинам с этим заболеванием из 100 родить здоровых детей.
По данным Американского фонда эпилепсии, большое значение имеет подготовка и ведение беременности врачом-эпилептологом, соблюдение всех его рекомендаций. Это позволяет 90 женщинам с этим заболеванием из 100 родить здоровых детей.
Как беременность влияет на эпилепсию матери
Специалисты подсчитали, что почти у 85% женщин беременность никак не влияет на эпилепсию. В остальных случаях приступы могут незначительно учащаться, особенно в первом и третьем триместрах. Врачи выяснили, что это не зависит от формы заболевания и его продолжительности. Даже если приступы связаны с менструальным циклом (катамениальная эпилепсия), отсутствие менструаций во время беременности не гарантирует полное отсутствие эпизодов заболевания.
Такая непредсказуемость связана не только с гормональной перестройкой организма. Она может быть вызвана задержкой жидкости, стрессом и волнением, изменением состава крови и уровня противоэпилептических препаратов в ней.
Большинство женщин, у которых в течение последних 9 месяцев не было приступов, не будут испытывать их во время беременности.
О том, как может повлиять беременность на эпилепсию в вашем случае, проконсультируйтесь с врачом-эпилептологом. Стоит найти специалиста, который имеет опыт в лечении и ведении именно таких пациенток.
Вам будет интересно:
Передается ли эпилепсия по наследству
Вероятность рождения больного ребенка зависит от формы эпилепсии у его отца или матери. Так, по данным портала AboutKidsHealth, малышу может передаться идиопатическая форма болезни, которая обусловлена генетически. Но даже у родителей с таким диагнозом более чем в 90% случаев рождаются здоровые дети. При этом, вероятность передачи заболевания от отца ребенку ниже, чем от матери.
 Специалисты Американского фонда эпилепсии подчеркивают, что эпилепсия, в том числе и идиопатическая, — это не повод отказываться иметь детей. Они рекомендуют пройти генетические тестирования, которые помогут будущим родителям объективно оценить все возможные риски.
Специалисты Американского фонда эпилепсии подчеркивают, что эпилепсия, в том числе и идиопатическая, — это не повод отказываться иметь детей. Они рекомендуют пройти генетические тестирования, которые помогут будущим родителям объективно оценить все возможные риски.
Планирование беременности при эпилепсии

Планирование беременности при эпилепсии необходимо потому, что заболевание может сильно влиять на организм женщины, особенно в том случае, когда полность контроливать болезнь не удается. Врачи определили, что если приступ происходит в предовуляционный период, он может нарушить этот процесс. Кроме того, неконтролируемые эпизоды эпилепсии провоцируют сбой менструального цикла в целом или вызывают циклы, во время которых овуляция не происходит вовсе (ановуляторные).
Основные шаги для женщины с эпилепсией при планировании беременности:
 Консультация лечащего невролога, у которого есть опыт ведения таких беременностей.
Консультация лечащего невролога, у которого есть опыт ведения таких беременностей.
 Комплексное неврологическое обследование. Оно является обязательным даже в том случае, если приступов давно не было.
Комплексное неврологическое обследование. Оно является обязательным даже в том случае, если приступов давно не было.
 Пересмотр медикаментозной терапии. Врач анализирует препараты, которые принимает пациентка и, при необходимости, корректирует терапию с учетом новых особенностей женского организма.
Пересмотр медикаментозной терапии. Врач анализирует препараты, которые принимает пациентка и, при необходимости, корректирует терапию с учетом новых особенностей женского организма.
 Комплексное гинекологическое обследование. Его необходимо проходить при планировании любой беременности, чтобы убедиться, что женщина здорова, сможет выносить и родить здорового ребенка. Читайте о том, что должна включать стандартная диагностика организма перед беременностью.
Комплексное гинекологическое обследование. Его необходимо проходить при планировании любой беременности, чтобы убедиться, что женщина здорова, сможет выносить и родить здорового ребенка. Читайте о том, что должна включать стандартная диагностика организма перед беременностью.
 Прием фолиевой кислоты. Это вещество снижает риск развития патологий нервной трубки плода, который более высок у женщин с эпилепсией. Гинекологи рекомендуют принимать его женщинам на этапе планирования беременности (за 3 месяца до предполагаемой даты зачатия) и в течение 1 триместра.
Прием фолиевой кислоты. Это вещество снижает риск развития патологий нервной трубки плода, который более высок у женщин с эпилепсией. Гинекологи рекомендуют принимать его женщинам на этапе планирования беременности (за 3 месяца до предполагаемой даты зачатия) и в течение 1 триместра.
 Важно! Перед приемом каких-либо витаминов посоветуйтесь с лечащим врачом. Возможно, он посчитает необходимым назначить вам поливитаминный комплекс, который включает не только фолиевую кислоту, но и селен, цинк, витамины К, D и другие.
Важно! Перед приемом каких-либо витаминов посоветуйтесь с лечащим врачом. Возможно, он посчитает необходимым назначить вам поливитаминный комплекс, который включает не только фолиевую кислоту, но и селен, цинк, витамины К, D и другие.
Читайте подробнее об особенностях диагностики при эпилепсии
Эпилепсия у мужчины и планирование беременности
Мужчинам с эпилепсией необходимо подойти к планированию беременности не менее серьезно, чем женщинам. Прием противоэпилептических препаратов может сказаться на возможности зачатия и на здоровье будущего малыша. Некоторые лекарства снижают подвижность и концентрацию сперматозоидов или изменяют их структуру, существенно уменьшая вероятность зачатия. Поэтому важный этап планирования для будущего отца — посещение невролога-эпилептолога, который при необходимости скорректирует схему терапии или временно подберет другие препараты.
Какие еще обследования необходимо пройти мужчине перед зачатием читайте здесь.
Препараты от эпилепсии при беременности

Некоторые противоэпилептические препараты оказывают влияние на плод и могут привести к развитию врожденных аномалий. Этот риск особенно возрастает, если будущая мама принимает одновременно несколько лекарств в высокой дозировке. Вот что говорит об этом один из топовых эпилептологов Европы — профессор Антонио Русси (Медицинский центр Текнон, Барселона, Испания):

“Существует 2 препарата, которые запрещены при беременности — Депакин (вальпроевая кислота) и Фенитоин. Кроме того, в этот период необходимо по возможности снизить дозировку других медикаментов, чтобы развивающийся организм ребенка получал их в минимальном количестве.
Мы понимаем, что если беременной женщине полностью отменить препараты, у нее может случиться эпилептический статус (приступы следуют один за другим) или даже выкидыш. Это и есть основная опасность, связанная с беременностью при эпилепсии. Важно очень аккуратно подбирать терапию и снижать дозу лекарства до минимально допустимой границы нормы. В идеале женщина должна принимать только 1 лекарство.”
У неврологов пока нет достаточно данных по новым противоэпилептическим препаратам, разработанным в последние 5 лет. Но классические лекарства уже достаточно изучены, и большинство из них совершенно безвредны для здоровья будущего ребенка.
По данным исследований, наиболее опасной является вальпроевая кислота:
- Если использовать ее для лечения эпилепсии в первые дни беременности, возникает риск пороков нервной трубки плода (1-2%) и других врожденных аномалий (10%).
- Ребенок женщины, которая принимала препарат во время беременности, имеет более низкий уровень умственного развития и более высокий риск аутизма по сравнению с остальными детьми.
- Чем выше доза, которую принимает женщина, тем выше все возможные риски.
По данным исследований, прошедших в 2018 году, действующее вещество Топирамат (препарат Топомакс), также может вызывать некоторые нарушения у плода (например, заячью губу или волчье нёбо). Лекарство опасно в высоких дозах, которые назначаются для лечения эпилепсии, и почти безвредно в остальных случаях.
Если вам назначен один из этих препаратов, проконсультируйтесь с вашим лечащим врачом. Поинтересуйтесь у него о том, какие другие лекарства вам можно принимать при беременности.
Ни в коем случае не отменяйте противоэпилептические препараты самостоятельно. Это может привести к неконтролируемым приступам и навредить вам и ребенку.
 По данным исследований, при правильном приеме препаратов почти у 96% женщин с эпилепсией рождаются здоровые дети. У здоровых женщин это показатель составляет 98%. Разница — всего 2%.
По данным исследований, при правильном приеме препаратов почти у 96% женщин с эпилепсией рождаются здоровые дети. У здоровых женщин это показатель составляет 98%. Разница — всего 2%.
Ведение беременности при эпилепсии

Для ведения беременности при эпилепсии стоит выбирать специалистов разного профиля (невролога, акушера, гинеколога, диетолога). Они должны иметь опыт работы с такими пациентками и возможность обмениваться медицинской информацией друг с другом, чтобы наиболее комплексно подойти к решению возможных вопросов.
Рекомендации Американского фонда эпилепсии для женщин во время беременности:
- Регулярно проходите обследования и контролируйте уровень противоэпилептических препаратов в крови с помощью анализов. Для этого необходимо сдавать кровь на анализ. Во время беременности концентрация действующего вещества может снижаться, поэтому медикаментозная терапия может потребовать корректировки.
- Сдавайте анализ на альфа-фетопротеин и проходите УЗИ с высоким разрешением. Это необходимо, чтобы вовремя обнаружить и устранить возможные нарушения в развитии внутренних органов малыша.
- Соблюдайте режим приема противоэпилептических препаратов, чтобы не спровоцировать приступ.
- Придерживайтесь рекомендаций в питании и наблюдайте за набором веса. Поскольку у женщины из-за эпилепсии или приема лекарств может быть нарушен обмен веществ, необходимо быть уверенными в том, что ребенок получает все, что нужно для нормального развития. Если есть необходимость, стоит принимать витамины.
- Придерживайтесь здорового образа жизни и рекомендованного режима сна.
Роды при эпилепсии

Врачи рекомендуют выбрать для родов медицинский центр и не проводить их дома. Это связано с тем, что схватки и стресс могут спровоцировать эпилептический приступ, и женщине потребуется медицинская помощь.
В остальном, эпилепсия никак не влияет на роды и подготовку к ним.
 По данным Британского общества эпилепсии, у большинства женщин с этим заболевание роды проходят естественным путем без каких-либо осложнений.
По данным Британского общества эпилепсии, у большинства женщин с этим заболевание роды проходят естественным путем без каких-либо осложнений.
Кормление грудью и эпилепсия
По данным исследований, кормление грудью при эпилепсии не вредит малышу. Еще до рождения он привыкает к определенной дозе лекарства, которое принимает его мама. В грудном молоке концентрация лекарства, как правило, значительно ниже, чем в крови, которая поступает через пуповину. Чтобы еще больше ее снизить, врачи рекомендуют принимать препарат сразу после кормления или в начале наиболее продолжительного сна ребенка.
Что делать, если эпилепсия появилась только время беременности

Если первый приступ эпилепсии произошел у женщины во время беременности, необходимо сразу обратиться к врачу. Он должен назначить комплексное обследование, подобрать эффективное лечение, которое будет безопасным для ребенка.
 Один приступ может быть вызван изменения в работе женского организма во время вынашивания малыша, поэтому не может быть основанием для постановки диагноза.
Один приступ может быть вызван изменения в работе женского организма во время вынашивания малыша, поэтому не может быть основанием для постановки диагноза.
В дальнейшем будущей маме понадобиться более тщательное медицинское наблюдение, чем обычной беременности.
Беременность и эпилепсия: рекомендации врачей

Для женщин с эпилепсией, которые планируют иметь детей, врачи составили такие рекомендации:
- Подготовку к беременности необходимо начинать примерно за 6 месяцев до предполагаемой даты зачатия. За это время женщин должна пройти комплексное обследование, чтобы быть уверенной, что ее организм сможет выносить и родить ребенка.
- Планировать беременность необходимо вместе с лечащим неврологом. При необходимости он уменьшит дозу принимаемых препаратов или заменит их на другие.
- Не отменяйте лекарства самостоятельно. Это может привести к увеличению количества приступов.
- Регулярно принимайте назначенные врачом витамины, соблюдайте его рекомендации по питанию и режиму сна.
- Проходите все регулярные обследования, чтобы вовремя обнаружить и скорректировать возможные нарушения в развитие плода.
- Отдайте предпочтение родам в медицинском центре. Так вы можете быть уверены, что в нужный момент получите квалифицированную помощь.
- Предупредите врачей в роддоме о вашем заболевании и возьмете с собой медицинские выписки от вашего невролога.
- Соблюдайте режим приема препаратов даже во время схваток и родов.
- После рождения ребенка отдавайте предпочтение грудному вскармливанию.
- Чтобы малыш не травмировался, если у вас неожиданно начнется приступ, не носите его на руках продолжительное время, выбирайте для пеленания пол, а не стол, не купайте ребенка самостоятельно.
Кажется, что правил много. Но на самом деле они довольно просты, и если строго их придерживаться родители с эпилепсией могут вырастить здорового ребенка.