Нервная анорексия как пример дисморфомании
Нервная анорексия как пример дисморфомании
Ипохондрический синдром. Понятие бредовой, сверхценной и обсессивной формы ипохондрии. Связь ипохондрии с сенестопатиями. Дифференциальный диагноз с соматическими заболеваниями.



Ипохондрия – необоснованное беспокойство о собственном здоровье, постоянные мысли о мнимом соматическом расстройстве, возможно тяжелом неизлечимом заболевании.
Навязчивая ( обсессивная) ипохондрия
Выражается постоянными сомнениями, тревожными опасениями, настойчивым анализом протекающих в организме процессов.
Больные хорошо принимают объяснения и успокаивающие слова специалистов.
Навязчивая ипохондрия бывает проявлением обсессивно-фобического невроза, декомпенсации у тревожно-мнительных личностей ( психастеников).
Неосторожное высказывание врача или неправильно истолкованная медицинская информация( реклама, болезнь второго курса у студентов-медиков) способствует возникновению подобных мыслей.
Сверхценная ипохондрия
Проявляется неадекватным вниманием к незначительному дискомфорту или легкому физическому дефекту.
Больные прилагают невероятные усилия для достижения желаемого состояния, вырабатывают собственные диеты и уникальные системы тренировок.
Отстаивают свою правоту, стремятся наказать врачей, повинных, с их точки зрения.
Бывает при паранойяльной психопатии и на дебюте психической болезни( шизофрении).
Бредовая ипохондрия
Выражается непоколебимой уверенностью в наличии тяжелого, неизлечимого заболевания.
Любое высказывание врача в этом случае трактуется как попытка обмануть, скрыть истинную опасность, а отказ от операции убеждает пациента в том, что болезнь достигла терминальной стадии.
-паранойяльная ипохондрия- ипохондрические мысли в качестве первичного бреда без обманов восприятия.
-параноидная ипохондрия- ипохондрические мысли с сенестопатиями, обонятельными галлюцинациями, ощущением постороннего воздействия, автоматизмами.
Ипохондрические мысли часто сопутствуют типичному депрессивному синдрому: безнадежность, суицидальные тенденции.
При шизофрении ипохондрические мысли постоянно сопровождаются сенестопатическими ощущениями – сенестопатически-ипохондрический синдром.
У больных эмоционально-волевое оскудение отказаться от работы, прекратить выходить на улицу, избегать общения.
Дифференциальный диагноз с соматическими заболеваниями.
В отличие от соматического расстройства, пациент с ипохондрией делает акцент на заболевании и его последствиях (канцерофобия, кар- диофобия), а не на симптоме.
Пациенты при ипохондрии настаивают на обследовании в целях подтверждения заболевания, а не лечении. Более того, они избегают лекарств, боясь побочных эффектов. Отличием от навязчивости является страх наличия заболевания организма, а не внешняя угроза здоровью (например, опасность заразиться).
При обсессивно–компульсивном расстройстве пациент отчетливо понимает болезненный характер своих переживаний.
При ипохондрическом бреде в рамках шизофрении отмечается стойкость и неизменяемость симптоматики, ее выраженная причудливость и абсурдность. Шизофренические ипохондрические представления нередко направлены на гениталии.
Синдром дисморфомании (дисморфофобии). Нервная анорексия как пример дисморфомании. Диагностическое значение. Тактика врача.
Синдром дисморфомании (дисморфофобии):
Это разновидность ипохондрических синдромов, преимущественно встречающаяся в подростковом возрасте (до 80%).
Имеет место патологическая убежденность либо в наличии какого-либо физического недостатка, либо в распространении больным неприятных запахов.
При этом больные опасаются, что окружающие замечают эти недостатки, обсуждают их и смеются над ними.
Для выраженного дисморфобического синдрома типична триада признаков
-идеи физического недостатка
Для больных с дисморфофобией характерна склонность к диссимуляции своего состояния. В связи с этим важно отметить наличие двух характерных симптомов, которые могут быть выявлены при расспросе больных и их родственников. Это симптом «зеркала»( пристальное разглядывание себя в зеркале с целью убедиться в наличии физического недостатка и попытаться подыскать выражение лица, скрывающего этот дефект) и симптом фотографии( последняя рассматривается как документальное подтверждение ущербности своей внешности, в связи с чем фотографирование избегается).

Нервная анорексия
Прогрессирующее самоограничение в еде при сохранности аппетита с целью похудания в связи с убежденностью в чрезмерной полноте или из опасения располнеть.
Это состояние встречается преимущественно у лиц женского пола в подростко-юношеском возрасте.
Характерной для синдрома, выраженного во всей полноте, считается триада:
· Значительное похудение( порядка 25% преморбидной массы)
Снижение массы тела достигается ограничением количества пищи, исключением из рациона высококалорийных и жирных продуктов, комплексом тяжелых физических упражнений, приемом больших доз слабительных и мочегонных средств.
Периоды резкого ограничения в еде перемежаются с приступами булимии, когда сильное чувство голода не проходит даже после приема большого количества пищи. В этом случае больные искусственно вызывают рвоту.
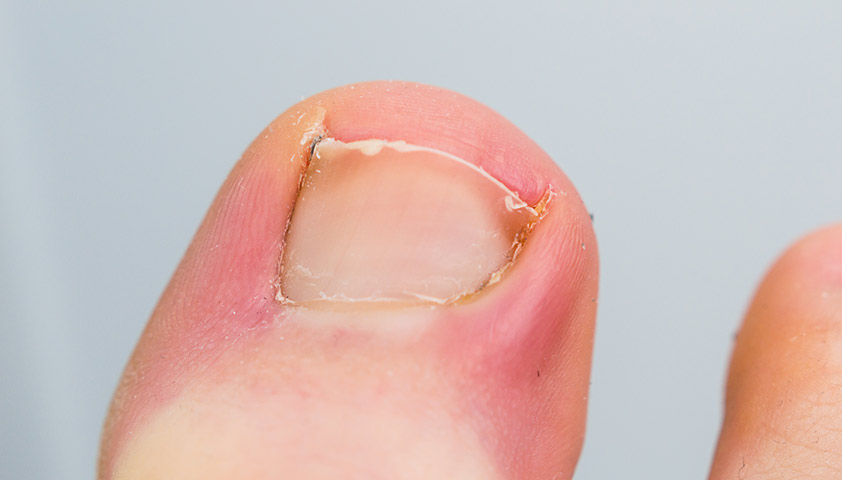
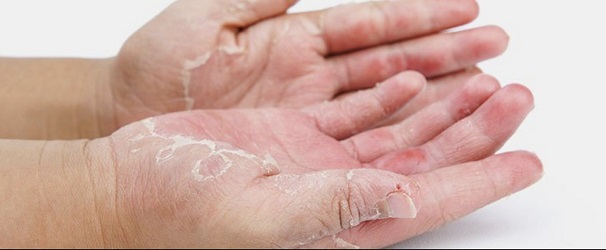
Резкое снижение массы тела, нарушение в электролитном обмене и недостаток витаминов, приводит к аменорее, бледности и сухости кожных покровов, зябкости, ломкости ногтей, выпадению волос, разрушению зубов, атонии кишечника, брадикардии, снижению АД….
Диагностика анорексии имеет важное значение для лечения.
Для достоверного диагноза требуются все следующие признаки:
- а) вес тела сохраняется на уровне как минимум на 15 % ниже ожидаемого, или индекс массы тела составляет 17,5 или ниже.
- б) потеря веса вызывается самим пациентом за счёт избегания пищи, которая «полнит», и одного или более приемов из числа следующих: вызывание у себя рвоты, прием слабительных средств, чрезмерные гимнастические упражнения, использование средств, подавляющих аппетит и/или диуретиков;
- в) искажение образа своего тела принимает специфическую психопатологическую форму, при которой страх перед ожирением сохраняется в качестве навязчивой и/или сверхценной идеи и больной считает допустимым для себя лишь низкий вес;
- д) развитие пубертатного периода задерживаются (прекращается рост, у девочек не развиваются грудные железы и имеет место первичная аменорея, а у мальчиков остаются ювенильными половые органы).
Тактика врача
· Стационарное лечение, часто более эффективно, чем в домашних условиях не удается достаточно хорошо контролировать прием пищи.
· Диета, нормализация массы тела.
· Нейролептики для подавления сверхценного отношения к приему пищи.
· Трициклические антидепрессанты, многие нейролептики( френолон, этаперазин, аминазин) повышают аппетит и вызывают прибавку массы тела
Вопрос.
Проявления астениикрайне многообразны, но всегда можно обнаружить такие основные компоненты синдрома, как выраженная истощаемость(утомляемость), повышенная раздражительность(гиперестезия) и соматовегетативные расстройства.
Важно учитыватьне только субъективные жалобы больных, но и объективные проявления перечисленных расстройств.
Так, истощаемость хорошо заметна при длительной беседе: при нарастающем утомлении больному становится все труднее понимать каждый следующий вопрос, ответы его становятся все более неточными, наконец он отказывается от дальнейшего разговора, поскольку не имеет больше сил поддерживать беседу.
Повышенная раздражительность проявляется яркой вегетативной реакцией на лице, склонностью к слезам, обидчивостью, иногда неожиданной резкостью в ответах, иногда сопровождающейся последующими извинениями.
Соматовегетативные расстройства при астеническом синдроме неспецифичны. Это могут быть жалобы на боли (головные, в области сердца, в суставах или животе). Нередко отмечаются повышенная потливость, чувство «приливов», головокружение, тошнота, резкая мышечная слабость. Обычно наблюдаются колебания АД (подъемы, падение, обмороки), тахикардия.
Почти постоянное проявление астении — нарушение сна. В дневное время больные, как правило, испытывают сонливость, стремятся уединиться и отдохнуть. Однако ночью они часто не могут заснуть, поскольку им мешают любые посторонние звуки, яркий свет луны, складки в постели, пружины кровати и т.д. В середине ночи они, совершенно измотанные, наконец засыпают, но спят очень чутко, их мучат «кошмары». Поэтому в утренние часы больные чувствуют, что совершенно не отдохнули, им хочется спать.
Астенический синдром являетсянаиболее простым расстройством в ряду психопатологических синдромов, поэтому признаки астении могут входить в какой-либо более сложный синдром (депрессивный, психоорганический). Всегда следует сделать попытку определить, нет ли какого-то более грубого расстройства, чтобы не ошибиться в диагнозе.
В частности, при депрессии хорошо заметны витальные признаки тоски (похудание, стеснение в груди, суточные колебания настроения, резкое подавление влечений, сухость кожных покровов, отсутствие слез, идеи самообвинения), при психоорганическом синдроме заметны интеллектуально-мнестическое снижение и изменения личности (обстоятельность, слабодушие, дисфории, гипомнезия и др.). В отличие от истерических соматоформных расстройств больные с астенией не нуждаются в обществе и сочувствии, они стремятся уединиться, раздражаются и плачут, когда их лишний раз беспокоят.
Астенический синдром наименее специфичениз всех психических расстройств. Он может встретиться почти при любом психическом заболевании, часто появляется у соматических больных. Однако наиболее ярко данный синдром прослеживается у больных неврастенией и различными экзогенными заболеваниями — инфекционным, травматическим, интоксикационным или сосудистым поражением мозга. При эндогенных заболеваниях (шизофрения, МДП) отчетливые признаки астении определяются редко. Пассивность больных шизофренией обычно объясняется не отсутствием сил, а отсутствием воли. Депрессию у больных МДП обычно рассматривают как сильную (стеничную) эмоцию— этому соответствуют сверхценные и бредовые идеи самообвинения и самоуничижения.
56 вопрос.
Шизофрения— хроническое психическое эндогенное прогредиентное заболевание, возникающее, как правило, в молодом возрасте.
Продуктивная симптоматикапри шизофрении весьма разнообразна, однако общим свойством всех симптомов является схизис (внутренняя противоречивость, нарушение единства психических процессов).
Негативная симптоматикавыражается в нарушении стройности мышления и прогрессирующих изменениях личности с потерей интересов и побуждений, эмоциональным оскудением. На отдаленных этапах заболевания при неблагоприятном течении формируется глубокий апатико-абулический дефект («шизофреническое слабоумие»).
В России активно используется классификация шизофрении по типу течения заболевания [Снежневский А.В., 1960, 1969]. В,МКБ-10 предложено кодировать тип течения заболевания дополнительным 5-м знаком.
Непрерывный тип течения [F20.*0] характеризуется отсутствием ремиссий. Несмотря на колебания в состоянии больного, психотическая симптоматика никогда не исчезает совершенно. Наиболее злокачественные формы сопровождаются ранним началом и быстрым формированием апатико-абулического синдрома (гебефреническая, кататоническая, простая). При позднем начале заболевания и преобладании бреда (параноидная шизофрения) прогноз более благоприятен; больные дольше удерживаются в социуме, хотя полной редукции симптоматики достичь также не удается.
Больные с наиболее мягкими формами шизофрении (сенестопатически-ипохондрическая форма) могут длительное время оставаться трудоспособными.
Приступообразно-прогредиентный (шубообразный) тип течения [F20.* 1 ] отличается наличием ремиссий. Бредовая симптоматика возникает остро. Манифестации бреда предшествуют упорная бессонница, тревога, страх сойти с ума. Бред в большинстве случаев несистематизированный, чувственный, сопровождается выраженной растерянностью, тревогой, возбуждением, иногда в сочетании с манией или депрессией. Среди фабул бреда преобладают идеи отношения, особого значения, нередко возникает бред инсценировки. Острый приступ шизофрении продолжается несколько месяцев (до 6—8 мес) и завершается отчетливой редукцией бредовой симптоматики, иногда появлением критики к перенесенному психозу. Однако от приступа к приступу происходит ступенчатое нарастание дефекта личности, приводящее в конце концов к инвалидизации. На заключительных этапах заболевания качество ремиссий прогрессивно ухудшается и течение приближается к непрерывному.
Периодический (рекуррентный) тип течения [F20.*3] — наиболее благоприятный вариант течения заболевания, при котором могут наблюдаться длительные светлые промежутки без продуктивной симптоматики и с минимальными изменениями личности (интермиссии). Приступы возникают наиболее остро, симптоматика аффективно насыщена (мания или депрессия), на высоте приступа может наблюдаться помрачение сознания (онейроидная кататония). Дефект личности даже при длительном течении не достигает степени эмоциональной тупости. У части больных наблюдается только 1 или 2 приступа в течении всей жизни. Преобладание аффективных расстройств и отсутствие грубого личностного дефекта делают этот вариант заболевания наименее схожим с типичными формами шизофрении. В МКБ-10 предлагается относить данные расстройства не к шизофрении, а к острым транзиторным или шизоаффективным психозам (см. разделы 19.3 и 19.4).
Нервная анорексия как пример дисморфомании
Анорексия в переводе с греческого означает «отсутствие аппетита». Человек, подверженный анорексии, не испытывает желания есть — вплоть до отвращения к пище, хотя физиологическая потребность в питании сохраняется.
Анорексия может сопровождать множество заболеваний, поражающих нервную, эндокринную пищеварительную системы. Она, как правило, сопутствует отравлениям. Некоторые инфекционные заболевания, а также опухоли также могут вызывать ухудшение аппетита вплоть до анорексии — его полного отсутствия.
Однако природа нервной, или психогенной, анорексии не связана с какими-либо другими заболеваниями. Она является результатом сознательных действий человека — целенаправленного ограничения приема пищи или полного отказа от еды.
Нервная анорексия (anorexia nervosa) была впервые описана еще в 1873 году. В настоящее время ее не считают заболеванием в строгом смысле этого слова: по Международной классификации она относится не к невротическим расстройствам, а к «поведенческим синдромам». Если учитывать, что синдром — это патологический признак, нервную анорексию можно считать патологическим изменением поведения.
Наибольшая опасность этой патологии заключается в том, что она может привести к необратимым изменениям систем жизнеобеспечения организма, их дистрофии и как следствие — к инвалидности на всю жизнь.
К сожалению, нервную анорексию крайне трудно правильно диагностировать, поскольку люди, подверженные ей, тщательно скрывают свое состояние не только от посторонних, но даже от родных. Как правило, на начальной стадии изменения в поведении людей остаются без внимания со стороны окружающих. Только заметная потеря массы тела становится причиной беспокойства, но и в этом случае истинная природа болезни зачастую остается невыясненной.
КТО ПОДВЕРЖЕН НЕРВНОЙ АНОРЕКСИИ?
Многолетние наблюдения свидетельствуют, что проявления нервной анорексии наиболее характерны для людей в возрасте от 15 до 20—23 лет, причем подвержены ей в подавляющем большинстве женщины. Вместе с тем нервная анорексия может встречаться как у детей в предпубертатный период, так и у людей среднего возраста (у некоторых женщин она может возникнуть вплоть до наступления менопаузы).
В последние годы многие врачи в России и за ее пределами с тревогой констатируют, что патологические изменения поведения, характерные для нервной анорексии, встречаются все чаще. Точной статистики на этот счет пока нет, однако справедливость опасений специалистов косвенно подтверждается регулярной публикацией в СМИ материалов о молодых людях (чаще всего — девушках), которые добровольно насилуют свой организм, доводя его истощения. Нередко это наносит тяжелый или даже непоправимый вред здоровью, а иногда заканчивается трагически.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ НЕРВНОЙ АНОРЕКСИИ
Как и в случае других патологических изменений поведения, психогенная анорексия не имеет какой-то одной, четко определяемой причины. Но, как свидетельствует ее название, она вызывается рядом психологических факторов.
Хотя специалисты воздерживаются от однозначных формулировок, мы, тем не менее, осмелимся предположить, что одна из основ возникновения нервной анорексии заключается в особенностях развития личности. В частности, речь идет о таких параметрах, как заниженная самооценка, несамостоятельность суждений, зависимость от задаваемых извне стереотипов, стремление соответствовать неким идеалам. Причины же возникновения и развития этих психологических характеристик личности чаще всего кроются в недостатках воспитания в семье, дисгармонии во внутрисемейных отношениях и т.п.
В качестве иллюстрации некоторых механизмов возникновения психогенной анорексии можно привести следующие примеры.
1. Девочка-подросток, которая не может адекватно оценить метаморфозы, происходящие с нею в период полового созревания.
Если у нее отсутствует постоянный и доверительный контакт с родителями (особенно с матерью) и при этом ее интересы и ценностные установки в значительной степени задаются требованиями соответствия модным «стандартам» внешней красоты, следовать моделям поведения «звезд», — в этом случае возникающее недовольство своим внешним видом в сочетании с подростковыми идеализмом и бескомпромиссностью могут подтолкнуть ее к принятию «кардинальных мер». Такая девочка (девушка) может решиться «взять в свои руки» процессы формирования собственной внешности и во имя приближения к обожаемому «идеалу красоты» отказаться от полноценного питания.
Очень часто «спусковым крючком» в подобной ситуации служат нечуткость и нетактичность взрослых (родителей, педагогов), а также грубость, насмешки сверстников. Любые критические (или понимаемые как критические) высказывания или замечания по поводу внешнего вида, фигуры, полноты, соответствия «стандартам» могут заставить подростка пойти на шаги, чреватые весьма негативными последствиями для его (ее) здоровья.
Следует заметить, что подобное изменение поведение может встречаться и среди взрослых женщин.
2. Девушка или юноша — подростки, которые из любопытства, стремления выделиться или под влиянием моды решают отказаться от употребления в пищу тех или иных продуктов, чаще всего — животного происхождения: мяса, молока, яиц и т. п. При этом широкое распространение вегетарианской или «веганской» субкультур обеспечивает им (вернее, создает видимость) приемлемого уровня социализации (единство интересов в группе единомышленников, заинтересованное и активное общение с ними и т. п.).
Такая ситуация также характерна не только для молодежной среды; сегодня не редки случаи, когда в подобные субкультуры уходят и взрослые мужчины, и женщины, сознательно отказывающиеся от полноценного, физиологически обусловленного питания.
3. В отдельных случаях нервная анорексия возникает как прямой результат неправильного воспитания, в частности, отношения к еде. Описаны случаи, когда в семьях при каждом приеме пищи велся тщательный учет потребленных калорий, витаминов и т. д. Такой «технологичный» подход формировал у детей отторжение и, как следствие, отвращение к пище как таковой.
4. Нередко основы анорексии закладываются в грудном возрасте, когда изменяется режим кормления малыша, начинается его прикорм. Дети могут по-разному реагировать на него, если же ребенок отказывается есть новую для него пищу, родители часто стремятся накормить его насильно, буквально «запихивая» ему в рот не понравившееся ему кушанье. Это может привести к анорексии как защитной реакции и сформировать отрицательный условный рефлекс на еду. Схожий результат может получиться и в случае, если родители заставляют ребенка есть строго по часам «во что бы то ни стало», не обращая внимания на его реакцию.
Любая ситуация, при которой еда вызывает негативные эмоции у ребенка, исподволь воспитывает в нем отвращение к приему пищи и потенциально чревата возникновением нервной анорексии.
ЭТАПЫ РАЗВИТИЯ НЕРВНОЙ АНОРЕКСИИ
Специалисты выделяют четыре этапа развития нервной анорексии.
1. На первом (инициальном) этапе возникает и оформляется недовольство собственным внешним видом, фигурой; зачастую этому сопутствует неудовлетворенность другими недостатками внешности (как правило, мнимыми или преувеличенными).
Этот этап может длиться 2-3 года и, как правило, остается незамеченным ни окружающими, ни родителями. Он не сопровождается постоянными ограничениями в приеме пищи, чаще всего дело ограничивается отдельными попытками «исправить фигуру», обращениями к различным диетам. Со временем большинство людей успешно преодолевают дискомфортные ощущения этого периода и продолжают нормальную жизнь.
2. Однако если этого не произошло и недовольство собственным телом осталось и усиливается, поведение человека начинает меняться существенным образом, и расстройство переходит во второй этап — анорексический.
Неудовлетворительные результаты «полумер» заставляют переходить к более действенным шагам, а именно — к активному похуданию. Для поведения на этом этапе характерны интенсивные занятия спортом (вплоть до изнеможения) при одновременном значительном сокращении приема пищи, прежде всего — калорийной, содержащей жиры и углеводы
Итогом этих усилий становятся потеря массы тела на 20—50%, что зачастую сопровождается травмами, а также проблемами сердечно-сосудистой системы, вызванными непрерывными физическими занятиями.
Очень важно, что, как правило, на этом этапе нервная анорексия как сознательное ограничение приема пищи не сопровождается фактической анорексией, т. е. отсутствием аппетита. Периодически (чем дальше — тем реже) человек испытывает мучительный голод. Не в силах с ним справиться, он соглашается поесть, но при этом стремится добиться того, чтобы пища не усваивалась: вызывает рвоту, принимает слабительные и мочегонные препараты.
Все это нарушает естественные процессы в организме, приводит к дисфункциям различных органов, появлению болей в животе. Кроме того, психика человека испытывает сильные травмы, закрепляется отрицательный условный рефлекс на еду, возникает негативное отношение к любым действиям, способным помешать достижению желанной цели — похудению. В качестве «побочных эффектов» можно назвать деградацию семейных отношений, социальных связей, различные невротические расстройства (вспыльчивость, раздражительность), изменения характера (появление и усиление истерических реакций), закрепление постоянного страха съесть что-нибудь лишнее.
Вместе с тем важной отличительной чертой этого периода является сохраняющаяся активность, трудоспособность человека.
3. Третий этап наступает после «успешного» прохождения предыдущего. Человек теряет от 30 до 50 процентов и более своего веса. В его организме возникают глубокие органические изменения, которые затрагивают внутренние органы и эндокринную систему. Этот этап называется кахектический (греч. — болезненный).
Человек становится похож на «живой скелет»: наблюдается резкое истощение, исчезает подкожный жир, кожа истончается, мышцы атрофируются, температура тела снижается, артериальное давление падает, как и содержание сахара в крови. Нарушается работа сердца, желудочно-кишечного тракта. Снижается функция щитовидной железы, возможна атрофия матки и придатков. Менструации отсутствуют.
На смену повышенной психической активности второго этапа болезни приходит вялость, слабость, быстрая утомляемость. Человек теряет трудоспособность, проводит основную часть времени в постели.
Однако он не замечает своей крайней истощенности. Он, скорее всего, будет доволен достигнутым результатом, настаивая при этом на необходимости по-прежнему бороться против «лишнего веса». Все это свидетельствует о серьезных изменениях в восприятии собственного тела, в психике вообще.
Поскольку на этом этапе практически каждый прием пищи сопровождается болями, существует реальная опасность гибели больного от истощения из-за полного отказа от еды. Хотя, справедливости ради, нужно подчеркнуть, что случаи смертельных исходов при психогенной анорексии весьма редки.
На этом этапе существует опасность, связанная с тем, что больному может быть поставлен ошибочный диагноз, в соответствии с которым он будет госпитализирован в непрофильные отделения, например, терапии, гастроэнтерологии или эндокринологии. Действенно помочь больным нервной анорексией могут только специалисты психиатры.
4. Четвертый этап нервной анорексии — редукция (обратное развитие). Он продолжается 1—2 года и, как правило, первоначально проводится в психиатрическом стационаре. Чем раньше осуществляется госпитализация, тем больше шансы на скорейшее выздоровление.
Главное в лечении этого недуга — психотерапия, правильно подобранное дробное питание (частое и малыми дозами), назначение общеукрепляющих и психостимулирующих средств.
В случае правильного лечения больные в течение 1—2 месяцев выходят из кахексии и набирают в весе до 10—15 кг. Нормализация менструального цикла продолжается примерно до года, после чего обычно происходит постепенная нормализация психического состояния.
Однако следует учитывать, что в течение нескольких лет после стабилизации состояния больного возможен рецидив (возврат болезни), который может потребовать повторной госпитализации. По данным большинства российских и зарубежных специалистов, рецидивы наступают у тридцати процентов пациентов.
Синдром дисморфомании
Дисморфомания представляет собой болезненную убежденность в собственной непривлекательности. Расстройство часто сравнивают с дисморфофобей. Но во втором случае речь идет об излишней озабоченности определенным недостатком внешности. Причем этот дефект может быть надуманным. Человек с синдромом может быть недоволен, своей фигурой, горбинкой на носу, узкими губами или даже веснушками. Это ощущение, как правило, возникает в подростковом возрасте. При этом дисморфофобия предполагает повышенную озабоченность мнением окружающих.
Но дисморфомания куда более серьезный недуг, который можно назвать следующей стадией проблемы. Неудовлетворенность своим телом превращается в бредовые переживания, зачастую никак не связанные с реальными физическими несовершенствами. Синдром может привести к ненависти даже к своим привлекательным чертам.
Описание заболевания, код по МКБ-10
Согласно классификации ВОЗ, синдром дисморфомании имеет код МБК F22.8. В данную категорию входят другие стойкие бредовые расстройства, которые не подходят под диагноз шизофрении. Расстройство является психической патологией, при которой обеспокоенности физическими несовершенствами занимают все мысли больного.
В зависимости от формы протекания болезнь может проявляться следующим образом:
- как привычные подростковые реакции, которые усиливаются из-за острых акцентуаций или психопатического типа личности;
- в виде обратимого расстройства психики;
- как отдельный синдром, характерный для больных шизофренией;
- в форме синдрома нервной анорексии, когда основным недостатком является идея лишнего веса.
Различают дисморфоманию двух видов. Косметическая заключается в зацикленности на физических дефектах, а парфюмерная – на идее неприятного запаха. В обоих случаях протекание и симптоматика патологии идентичны.
Биологические предпосылки развития
Даже наличие реальных физических недостатков далеко не всегда становится причиной навязчивой идеи недовольства внешностью. Более того, претензии подростка к своему телу необязательно считаются болезненными. Чтобы критика перешла в форму патологической уверенности в собственной неполноценности, нужны предпосылки.
Расстройство может развиваться под воздействием биологических факторов:
- пониженный уровень серотонина, из-за чего возникает подавленное состояние и восприимчивость к критике или шуткам;
- наследственность – при наличии в семье людей с аналогичным диагнозом есть определенный риск развития патологии у родственников;
- возможные аномалии головного мозга, но из-за недостатка исследований версия остается неподтверждённой.
Отдельно стоит отметить, что расстройство нередко проявляется в затяжной период шизофрении. При отсутствии грамотного лечения бредовые мании могут затронуть и недовольство своей внешностью.
Симптомы заболевания
Характерны такие симптомы синдрома, как постоянная зацикленность на физическом недостатке. Необходимо лечение, если подросток слишком озабочен реальным или надуманным дефектом внешности. В этом случае все поступки так или иначе связаны именно с навязчивым состоянием. При данной форме психической болезни ребенок уверен, что все окружающие оценивают его только через призму внешности. Он ощущает постоянное осуждение и неприязнь со стороны сверстников, родных, и зачастую это никак не связано с реальным положением дел.
Дисморфомания распознается по депрессивному состоянию из-за мыслей о собственном «уродстве» и поисках способа его устранения. Недовольство может касаться всей внешности, определенных черт лица или фигуры. Возможно и значительное преувеличение реального недостатка.
Как заметить болезнь
В начальной форме проблему сложно обнаружить со стороны, поскольку все подростки иногда критикуют себя, говорят о мнимых недостатках. При развитии синдрома появляется зацикленность на своем отражении в зеркале, отказ от фото. Также появляются следующие признаки дисморфомании:
- разрыв связей с людьми, которые якобы плохо относятся к внешности пациента;
- избегание вопросов о внешности при общении с близкими и друзьями;
- навязчивые желания заниматься спортом до изнеможения, увлеченность диетами;
- раздражительность и ощущение тревоги;
- сильная замкнутость на себе и своих переживаниях;
- отсутствие адекватных реакций на несчастья и успехи других.
Любой из признаков – причина для консультации со специалистом. Лучше начать лечение синдрома дисморфомании как можно раньше.
Как диагностировать
Синдром, как и другие психические расстройства, сложно диагностировать, потому что пациент отрицает факт наличия заболевания. Больной всячески маскирует все признаки, пытаясь утаить свои переживания от близких и врача.
Дисморфомания определяется на основании анамнеза, жалоб родных и самого пациента. Обычно родственники начинают подозревать проблемы из-за замкнутости, изменений в поведении.
Для психиатра серьезным поводом заподозрить синдром является «симптом зеркала». Человек либо слишком рьяно изучает себя и недостаток, либо полностью избегает собственного изображения, отказывается фотографироваться.
Нередко подросток начинает серьезно задумываться о косметических процедурах и даже операциях.
Формы лечения болезни
Синдром дисморфомании лечится симптоматически, так как единого подхода не существует. Выбор методик зависит от того, на фоне какой болезни развивалось расстройство.
Синдром успешно лечится, если пациент обращается к специалисту. Зачастую терапия проводится без госпитализации. Исключение могут составлять острые приступы шизофрении или запущенная форма анорексии – в этих случаях дисморфомания становится опасной для жизни самого пациента или окружающих.
Если синдромом занимается опытный психиатр, приступы маниакальной заботы о своей внешности купируются.
После лечения дисморфомании подросток успешно возвращается к полноценной жизни и налаживает социальные контакты.
Дисморфомания как форма психического расстройства имеет менее благоприятные прогнозы, когда развивается на фоне шизофрении. Тут не обойтись без назначения курса лекарств и длительной психотерапии, а успех напрямую связан с эффективностью борьбы с основным заболеванием.
Осложнения, запущенные случаи
Синдром опасен для здоровья и жизни больного, потому что может подвигнуть к опасным попыткам улучшения внешности. Речь идет как о неконтролируемом приеме медикаментов, так и болезненном увлечении косметическими процедурами, пластическими операциями, жесткими диетами. Из-за дисморфомании нередко случаются нервные срывы. На фоне болезни развиваются психозы, депрессия. Пациент может наносить себе травмы, в запущенных случаях возможны и попытки суицида.
Получить больше информации о расстройстве и способе помощи близким можно в ЦИРПП в Москве. Для записи звоните по телефону +7(499) 703-20-51 или заполните онлайн-форму.
Автор: Чупеев Владислав Андреевич
Заведующий амбулаторным отделением.
Врач-психиатр, психотерапевт

![]()
Здравствуйте. Моей дочери 14 лет. Она часто говорит о пластической операции по изменению формы ушных раковин. Я не вижу в этом необходимости – у девочки нормальные уши. Но она все более остро реагирует на мои отказы, грозится перестать ходить в школу. Что это? Подростковый каприз, который пройдет с возрастом? Или дисморфофобия?
![]()
Здравствуйте! Ответить на ваш вопрос может только врач после общения с вашей дочерью. Запишитесь на консультацию в «Центр изучения расстройств пищевого поведения». Девочки-подростки часто болезненно воспринимают действительные или мнимые недостатки внешности. Психологи Центра имеют большой опыт успешной работы с такими пациентами.