Где лечат эпилепсию у детей
Где лечат эпилепсию у детей
Эпилепсия: спасает нейрохирургия
Эпилепсия — самое частое хроническое заболевание нервной системы у детей. Долгая лекарственная терапия часто становится просто потерей времени, не давая результатов и снижая интеллект ребёнка. В 2010 году в РДКБ была проведена первая нейрохирургическая операция по лечению эпилепсии у детей. С того времени, благодаря поддержке Фонда «Дети.мск.ру», дети с этим диагнозом получают пока уникальное для России хирургическое лечение в РДКБ. Более 100 маленьких пациентов прооперированы и живут без тяжёлых эпилептических приступов. На организацию программы по хирургическому лечению эпилепсии Фонд «Дети.мск.ру» оказал отделению Нейрохирургии помощь на сумму более 20 млн рублей. О том, как развивается это направление сегодня, наш разговор с врачами Нейрохирургического отделения нейрохирургом Игорем Васильевым и неврологом, канд.мед. наук Виктором Чадаевым.
— Можно ли сказать, что на сегодняшний день сделан прорыв в лечении эпилепсии?
— Хирургическое лечение — это и есть наиболее прорывная технология. Сейчас интерес всех эпилептологов мира сосредоточен на двух пунктах: возможностях хирургического лечения и генетических аспектах эпилепсии. И если генетические аспекты, диагностика и её качество, не так часто дают новые возможности в лечения, то хирургическое лечение — новое слово, возможность отказаться от пожизненных эпилептических препаратов, возможность социализироваться, получить образование и профессию, создать семью. Именно хирургическое лечение принципиально меняет качество жизни человека.
— В сознании обывателя эпилепсия — это просто приступы, которые мы иногда видим в общественном транспорте, на улице и ничего больше.
— Да, это самый распространённый вариант восприятия болезни теми, кто сталкивается с ней не профессионально, а в быту. За последние 15 лет, благодаря усилиям кафедры неврологии и нейрохирургии лечебного факультета РГМУ им. Н.И. Пирогова, профессорам А.С. Петрухину, К.Ю. Мухину, которые, действительно, занимались подвижнической деятельностью: ездили по всей стране и прививали международные современные протоколы лечения эпилепсии, частота встречаемости таких приступов на улице резко снизилась.
— Можно предположить, что в случае с эпилепсией наблюдалась гипердиагностика?
— Скорее, была «недодиагностика». На самом деле, эпилепсия очень многолика, особенно у маленьких детей. Чем младше ребёнок, тем больше форм проявления. Иногда доминируют не внешние приступы, и болезнь проявляется какими-то другими эпизодами, например, отставанием в развитии. Родители бьются вместе с логопедами, педагогами и знать не знают, в чём проблема.
— Что должно заставить родителей насторожиться и подозревать возможность эпилепсии?
— Нарушения в виде коротких отключений сознания, застывания, замирания, странных подергиваний, падений, которые имеют не случайный, а системный характер. И второе — это нарушения развития, например, формирования речевых функций и других когнитивных особенностей. Одно из основных, протокольных исследований — проведение качественной электроэнцефалографии. Потому что зачастую за формированием задержек развития стоят нарушения электрической активности мозга, что по новой классификации признаётся эпилепсией, даже если у ребёнка не было основного приступа.
— Что значит задержка развития, когда речь идёт о маленьком ребёнке?
— Если у ребёнка к 3-м годам не сформировались речевые навыки, то ему требуется проведение специальных исследований, в том числе тех, которые являются ключевыми при эпилепсии — качественное МРТ и электроэнцефалография с включением фазы сна.
— Но, если есть проблемы с речью, родители с детьми идут к логопедам.
— К логопедам обязательно надо идти, но после обследования у специалиста. Если у ребёнка всё-таки выявлена эпилепсия, то только эпилептолог может определить тактику дальнейшего лечения.
— В каких случаях показано оперативное лечение?
— Сегодня специалистам уже очевидно, что операцию нужно делать как можно раньше. Если проблему можно решить хирургическим путем, то нет смысла бесконечно подбирать препараты, комбинировать их. Это потеря драгоценного времени, особенно у маленьких детей.
В 2005 году английскими эпилептологами была прослежена история болезни нескольких сотен пациентов, и зафиксировано то, как они реагировали на первый, второй и третий препараты. Выяснилось, что если не помогал первый назначенный препарат, то вероятность помощи второго составляет 13 процентов. Третий препарат поможет меньше чем в 4 процентах случаев. Медицина — доказательная наука, и уже ясно, что затягивание с операцией нецелесообразно, а препараты не так эффективны, как хотелось бы. Каждый год синтезируется несколько новых лекарств, они, к сожалению, не более эффективны, но лучше переносятся и дают меньше побочных эффектов.
— Но опять же, как воспринимает обычный человек нейрохирургическую операцию — это что-то беспредельно страшное. Ребёнку вскрывают голову, а вдруг врач может что-то задеть и навредить.
— Это, действительно, обывательское представление. Безусловно, нейрохирургия отличается от общей хирургии. Вся наша работа проходит под микроскопом. Если говорить об определении тех самых зон, которые важны, которые нельзя затронуть, это прерогатива невропатолога и нейрофизиолога, которые и определяют те зоны, в которых нужно манипулировать хирургам.
— Каким образом?
— Операция готовится заранее и очень тщательно. Проводится, так называемое, картирование функционально значимых зон. Это даёт возможность, «придя» на поверхность головного мозга, не навредить. Поэтому так важно то, что мы работаем именно командой специалистов, которые вместе могут реализовать эти сложные планы скорее, чем один, самый талантливый доктор. Фонд «Дети.мск.ру» — один из членов нашей команды. Благодаря поддержке Фонда, который нас поддерживал во всем с самых первых дней, удалось добиться результатов, можно сказать, уникальных для России.
— Если более подробно остановиться на вопросе благотворительности, чем конкретно вам помогает Фонд «Дети.мск.ру»?
— Практически все операции мы смогли провести только благодаря помощи Фонда, используя купленные им оборудование и расходные материалы. Это интраоперационная физиологическая станция; электроды, которые устанавливают внутрь мозга для проведения исследования; стимулятор периферического нерва, имплантируемый в мышцу, если лекарства пациенту не помогают и операция ему не показана. В результате лечения дети начинают ходить в обычные школы, поступают в институт. Мы нередко получаем от них благодарственные письма. Ведь большинство больных начинают вести совсем другую, нормальную жизнь.
Благодаря поддержке Фонда в стенах РДКБ состоялось эпохальное событие — мы пригласили известного французского нейрохирурга, который разработал свою методику хирургического лечения эпилепсии. Он трижды побывал у нас, совершилась передача опыта и методики. Мы успешно применяем её на практике.
Продолжая разговор о перспективах развития программы по хирургическому лечению эпилепсии в РДКБ, мы обратились с вопросом к Лине Зиновьевне Салтыковой, президенту Фонда «Дети.мск.ру».
— Почему Вы решили поддержать эту программу и уже вложили в неё более 20 млн рублей?
— Слово «почему» здесь не совсем уместно. Если внимательно посмотреть на историю Фонда, то станет понятно, что мы те, кто всегда поддерживает новые, уникальные проекты, за которыми будущее современной медицины. И ещё — я видела детей с тяжёлой эпилепсией, которые годами получали медикаментозное лечение, и, увы, видела его результаты. И когда мы узнали о новых, хирургических методах, дающих детям шанс на полноценную жизнь, вопроса: помогать врачам или нет, перед нами не стояло.
Эпилепсия у детей
Эпилепсия у детей – это хроническое церебральное расстройство, характеризующееся повторяющимися, стереотипными припадками, возникающими без явных провоцирующих факторов. Ведущими проявлениями эпилепсии у детей служат эпилептические припадки, которые могут протекать в виде тонико-клонических судорог, абсансов, миоклонических судорог с нарушением сознания или без его нарушения. Инструментальная и лабораторная диагностика эпилепсии у детей включает проведение ЭЭГ, рентгенографии черепа, КТ, МРТ и ПЭТ головного мозга, биохимического анализа крови и спинномозговой жидкости. Общие принципы лечения эпилепсии у детей предполагают соблюдение охранительного режима, терапию антиконвульсантами, психотерапию; при необходимости – нейрохирургическое лечение.
МКБ-10
- Причины
- Классификация
- Симптомы эпилепсии у детей
- Осложнения
- Диагностика
- Лечение эпилепсии у детей
- Первая помощь при эпилептическом приступе
- Консервативная терапия
- Нейрохирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Эпилепсия у детей – хроническая патология головного мозга, протекающая с периодически повторяющимися неспровоцированными судорогами или их вегетативными, психическими, сенсорными эквивалентами, обусловленными гиперсинхронной электрической активностью нейронов мозга. Согласно имеющейся в педиатрии статистике, эпилепсия встречается у 1-5% детей. У 75% взрослых, страдающих эпилепсией, дебют заболевания приходится на детский или подростковый возраст.
У детей, наряду с доброкачественными формами эпилепсии, встречаются злокачественные (прогрессирующие и резистентные к проводимой терапии) формы. Нередко эпилептические припадки у детей протекают атипично, стерто, а клиническая картина не всегда соответствует изменениям на электроэнцефалограмме. Изучением эпилепсии у детей занимается детская неврология и ее специализированный раздел – эпилептология.

Причины
Фактором эпилептогенеза в детском возрасте выступает незрелость мозга, характеризующаяся преобладанием процессов возбуждения, необходимых для формирования функциональных межнейронных связей. Кроме этого, эпилептизации нейронов способствуют преморбидные органические поражения мозга (генетические или приобретенные), вызывающие повышенную судорожную готовность. В этиологии и патогенезе эпилепсии у детей немалую роль играют наследственная или приобретенная предрасположенность к заболеванию.
- Наследственный фактор. Развитие идиопатических форм эпилепсии у детей в большинстве случаев связано с генетически обусловленной нестабильностью мембран нейронов и нарушением нейромедиаторного баланса. При наличии идиопатической эпилепсии у одного из родителей, риск развития эпилепсии у ребенка составляет около 10%. Эпилепсия у детей может быть ассоциирована с наследственными дефектами обмена веществ (фенилкетонурией, лейцинозом, гиперглицинемией, митохондриальными энцефаломиопатиями), хромосомными синдромами (болезнью Дауна), наследственными нейрокожными синдромами (нейрофиброматозом, туберозным склерозом) и др.
- Пренатальное поражения головного мозга. Среди пренатальных факторов ведущую роль играют токсикозы беременности, гипоксия плода, внутриутробные инфекции, фетальный алкогольный синдром (ФАС), внутричерепные родовые травмы, тяжелая желтуха новорожденных.
- Раннее органическое поражение мозга. Может быть связано с врожденными аномалиями мозга, перенесенными ребенком нейроинфекциями (менингитами, энцефалитами, арахноидитами), ЧМТ; осложнениями общих инфекционных заболеваний (гриппа, пневмонии, сепсиса и др.), поствакцинальными осложнениями и пр. У детей с ДЦП эпилепсия выявляется в 20-33% случаев.
Криптогенные формы эпилепсии у детей имеют предположительно симптоматическое происхождение, однако их достоверные причины так и остаются невыясненными даже при использовании современных методов нейровизуализации.
Классификация
В зависимости от характера эпилептических припадков, выделяют:
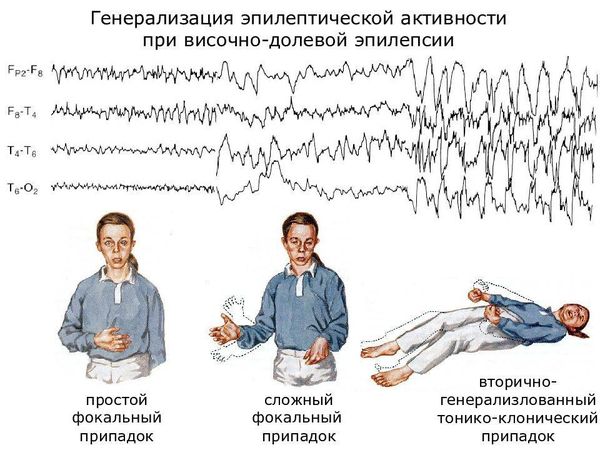
1. Фокальную эпилепсию у детей, протекающую с фокальными (локальными, парциальными) приступами:
- простыми (с двигательными, вегетативными, соматосенсорными, психическими компонентами)
- сложными (с нарушением сознания)
- с вторичной генерализацией (переходящими в генерализованные тонико-клонические приступы)
2. Генерализованную эпилепсию у детей, протекающую с первично-генерализованными приступами:
- абсансами (типичными, атипичными)
- клоническими припадками
- тонико-клоническими припадками
- миоклоническими припадками
- атоническими припадками
3. Эпилепсию у детей, протекающую с неклассифицируемыми припадками (повторными, случайными, рефлекторными, эпилептический статус и пр.).
Локализационно-обусловленные и генерализованные формы эпилепсии у детей с учетом этиологии подразделяются на идиопатические, симптоматические и криптогенные. Среди идиопатических фокальных форм заболевания у детей чаще всего встречается доброкачественная роландическая эпилепсия, эпилепсия с затылочными пароксизмами, эпилепсия чтения; среди генерализованных идиопатических форм – доброкачественные судороги новорожденных, миоклоническая и абсансная эпилепсия детского и юношеского возраста и др.
Симптомы эпилепсии у детей
Клинические проявления эпилепсии у детей многообразны, зависят от формы заболевания и типов приступов. В этой связи остановимся лишь на некоторых эпилептических припадках, встречающихся в детском возрасте.
В продромальном периоде эпилептического припадка обычно отмечаются предвестники, включающие аффективные нарушения (раздражительность, головную боль, страх) и ауру (соматосенсорную, слуховую, зрительную, вкусовую, обонятельную, психическую).
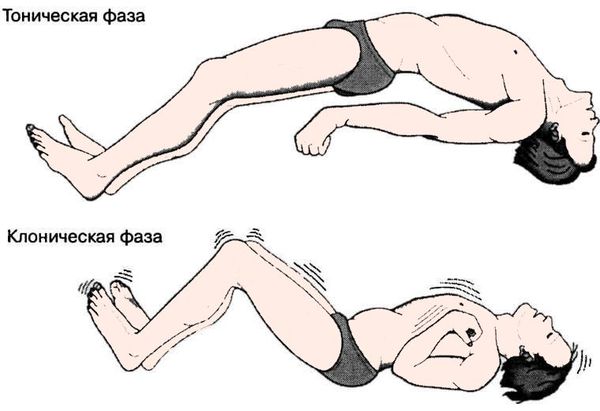
При «большом» (генерализованном) припадке ребенок, страдающий эпилепсией, внезапно теряет сознание и падает со стоном или криком. Тоническая фаза приступа длится несколько секунд и сопровождается напряжением мускулатуры: запрокидыванием головы, сжиманием челюстей, апноэ, цианозом лица, расширением зрачков, сгибанием рук в локтях, вытяжением ног. Затем тоническая фаза сменяется клоническими судорогами, которые длятся 1-2 минуты. В клоническую фазу приступа отмечается шумное дыхание, выделение пены изо рта, нередко – прикусывание языка, непроизвольное мочеиспускание и дефекация. После стихания судорог дети обычно не реагируют на окружающие раздражители, засыпают и приходят в себя в состоянии амнезии.
«Малые» припадки (абсансы) у детей, страдающих эпилепсией, характеризуются кратковременным (на 4-20 секунд) выключением сознания: замиранием взгляда, остановкой движений и речи с последующим продолжением прерванной деятельности и амнезией. При сложных абсансах могут иметь место моторные феномены (миоклонические подергивания, закатывание глазных яблок, сокращения мышц лица), вазомоторные нарушения (покраснение или побледнение лица, саливация, потливость), двигательные автоматизмы. Приступы абсансов повторяются ежедневно и с большой частотой.
Простые фокальные припадки при эпилепсии у детей могут сопровождаться подергиваниями отдельных мышечных групп; необычными ощущениями (слуховыми, зрительными, вкусовыми, соматосенсорными); приступами головных и абдоминальных болей, тошнотой, тахикардией, потливостью, повышением температуры; психическими нарушениями.
Осложнения
Длительное течение эпилепсии приводит к изменению нервно-психического статуса детей: у многих из них наблюдается синдром гиперактивности и дефицита внимания, трудности в обучении, нарушения поведения. Некоторые формы эпилепсии у детей протекают со снижением интеллекта.
Диагностика
Современный подход к диагностике эпилепсии у детей основывается на тщательном изучении анамнеза, оценке неврологического статуса, проведении инструментальных и лабораторные исследований. Детскому неврологу или эпилептологу необходимо знать частоту, продолжительность, время возникновения приступов, наличие и характер ауры, особенности течения припадка, постприступного и межприступного периодов. Особое внимание обращается на наличие перинатальной патологии, раннего органического поражения мозга у детей, эпилепсии у родственников. Инструментальная диагностика:
- Электроэнцефалография. Проводится с целью определения участка повышенной возбудимости в головном мозге и формы эпилепсии. Типичным для эпилепсии у детей служит наличие ЭЭГ-знаков: пиков, острых волн, комплексов «пик-волна», пароксизмальных ритмов. Поскольку эпилептические феномены не всегда обнаруживаются в покое, нередко возникает необходимость записи ЭЭГ с функциональными пробами (световой стимуляцией, гипервентиляцией, депривацией сна, фармакологическими пробами и т. д.) ночного ЭЭГ-мониторинга или длительного ЭЭГ-видеомониторинга, увеличивающих вероятность выявления патологических изменений.
- Методы нейровизуализации. Для определения морфологического субстрата эпилепсии у детей проводится рентгенография черепа, КТ, МРТ, ПЭТ головного мозга.
- ЭФИ сердца. С целью исключения пароксизмов кардиогенного происхождения выполняется электрокардиография и суточное мониторирование ЭКГ ребенку.
- Лабораторная диагностика. Для выяснения этиологического характера эпилепсии у детей может потребоваться исследование биохимических и иммунологических маркеров крови, проведение люмбальной пункции с исследованием цереброспинальной жидкости, определение хромосомного кариотипа.
Эпилепсию необходимо дифференцировать с судорожным синдромом у детей, спазмофилией, фебрильными судорогами и другими эпилептиформными приступами.
Лечение эпилепсии у детей
Первая помощь при эпилептическом приступе
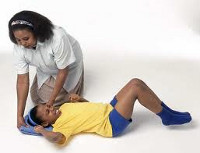
Родители детей, страдающих эпилепсией, должны уметь оказать ребенку неотложную помощь при эпилептическом припадке. При возникновении предвестников приступа следует уложить ребенка на спину, освободив от тесной одежды и обеспечив свободный доступ воздуха. Во избежание западания языка и аспирации слюны голову ребенка необходимо повернуть набок. С целью купирования длительных судорог возможно ректальное введение диазепама (в виде суппозиториев, раствора).
Консервативная терапия
При организации режима ребенка, больного эпилепсией, следует избегать перегрузок, волнений, в отдельных случаях – длительной инсоляции, просмотра телевизора или работы за компьютером.
Детям, страдающим эпилепсией, необходима длительная (иногда пожизненная) терапия индивидуально подобранными противосудорожными препаратами. Антиконвульсанты назначаются в режиме монотерапии с постепенным наращиванием дозы до достижения контроля над приступами. Традиционно для лечения эпилепсии у детей используются различные производные вальпроевой кислоты, карбамазепин, фенобарбитал, бензодиазепины (диазепам), а также антиконвульсанты нового поколения (ламотриджин, топирамат, окскарбазепин, леветирацетам и др.). При неэффективности монотерапии по назначению врача подбирается дополнительный противоэпилептический препарат.
Из немедикаментозных методов лечения эпилепсии у детей может применяться психотерапия, БОС-терапия. Положительно зарекомендовали себя при эпилепсии у детей, резистентной к противосудорожным препаратам, такие альтернативные методы, как гормональная терапия (АКТГ), кетогенная диета, иммунотерапия.
Нейрохирургическое лечение
Нейрохирургические методы лечения эпилепсии у детей пока не нашли широкого применения. Тем не менее, имеются сведения об успешном хирургическом лечении резистентных к терапии форм эпилепсии у детей посредством гемисферэктомии, передней темпоральной лобэктомии, экстратемпоральной неокортикальной резекции, ограниченной темпоральной резекции, стимуляции блуждающего нерва с помощью имплантируемых устройств. Отбор пациентов для оперативного лечения проводится коллегиально с участием нейрохирургов, детских неврологов, психологов с тщательной оценкой возможных рисков и предполагаемой эффективности вмешательства.
Прогноз
Успехи современной фармакотерапии эпилепсии позволяют добиться полного контроля над приступами у большинства детей. При регулярном приеме противоэпилептических препаратов дети и подростки с эпилепсией могут вести обычный образ жизни. При достижении полной ремиссии (отсутствии приступов и нормализации ЭЭГ) через 3-4 года врач может постепенно полностью отменить прием антиэпилептических препаратов. После отмены у 60% пациентов приступы в дальнейшем не возобновляются.
Менее благоприятный прогноз имеет эпилепсия у детей, характеризующаяся ранним дебютом приступов, эпилептическими статусами, снижением интеллекта, отсутствием эффекта от приема базовых лекарственных препаратов.
Профилактика
Профилактика эпилепсии у детей должна начинаться еще во время планирования беременности и продолжаться после рождения ребенка. В случае развития заболевания необходимо раннее начало лечения, соблюдении схемы терапии и рекомендованного образа жизни, наблюдение ребенка у эпилептолога. Педагоги, работающие с детьми, страдающими эпилепсией, должны быть информированы о заболевании ребенка и о мерах оказания первой помощи при эпилептических приступах.
Эпилептологический Центр Запись по телефону: 8-495-374-7776
 Эпилептологический центр НЦН – команда специалистов разного профиля – эпилептологов, нейрофизиологов, радиологов, нейропсихологов, нейрохирургов. Мы принимаем как пациентов с впервые возникшим приступом утраты сознания или судорог для постановки диагноза (подтверждение или исключение эпилептической природы приступа), так и пациентов с уже установленным диагнозом эпилепсии для коррекции терапии.
Эпилептологический центр НЦН – команда специалистов разного профиля – эпилептологов, нейрофизиологов, радиологов, нейропсихологов, нейрохирургов. Мы принимаем как пациентов с впервые возникшим приступом утраты сознания или судорог для постановки диагноза (подтверждение или исключение эпилептической природы приступа), так и пациентов с уже установленным диагнозом эпилепсии для коррекции терапии.
На первичной консультации эпилептолога пациентам с впервые возникшим приступом назначаются соответствующие диагностические исследования (чаще всего это ЭЭГ, видео-ЭЭГ мониторинг, МРТ), во многих случаях это также консультация специалистов другого профиля (кардиолог, сомнолог, эндокринолог и др.). Это так называемая “клиника первого приступа“, задачей которой является постановка правильного диагноза и выбор адекватной стартовой тактики лечения. При исключении эпилептического генеза приступа пациент направляется к профильному специалисту.
После подтверждения эпилептической природы приступа пациент, как правило, наблюдается эпилептологом. Подбор терапии, выбор противоэпилептического препарата определяется не только фактом подтверждения эпилептического генеза приступов, но и определением конкретной формы заболевания – является ли оно проявлением наследственной или приобретенной патологии, являются ли приступы генерализованными или фокальными.
Если правильно поставлен диагноз и установлена форма эпилепсии, в большинстве случае удается контролировать течение заболевания, снизить частоту или полностью избавиться от приступов. В некоторых случаях приходится модифицировать лечение, изменить базовый препарат или дополнить его вспомогательным. Важным компонентом ведения пациента с эпилепсией является возможность фармакомониторинга – то есть измерение концентрации препарата в крови у данного пациента. Это позволяет уточнить индивидуальную дозировку назначаемых лекарств.
К сожалению, примерно у 25-30% пациентов заболевание не удается контролировать медикаментозной терапией (так называемая фармакорезистентная эпилепсия). В таких случаях пациент поступает на дополнительное, углубленное обследование. Нередко выясняется, что неуспешность медикаментозной терапии обусловлена неверным или неточным диагнозом. После обследования терапия может модифицироваться. В случаях же истинной фармакорезистентности, если признается бесперспективность дальнейшего подбора препаратов, пациенту может предлагаться хирургическое лечение. Оперативный подход возможен в случаях, когда точно установлен источник или зона в головном мозге, которая продуцирует приступы. Для определения показаний и отбора пациентов проводится предхирургическое обследование, которое может включать длительный, иногда многосуточный видео-ЭЭГ мониторинг, нередко на фоне отмены терапии.
Предоперационное обследование включает также консультацию нейропсихолога, в частности для оценки дефицита некоторых важных функций, например, памяти, которая может страдать при длительной, многолетней истории приступов. Важнейшей частью предхирургического обследования является выполнение МРТ по специальному эпилептологическому протоколу высокого разрешения. Данные видео-ЭЭГ мониторинга и МРТ по эпипротоколу, ф-МРТ, и других методов нейровизуализации позволяют с высокой точностью определить зону, которую предстоит удалить во время операции. В случаях, если оперативное лечение не показано (например, имеется не один, а несколько источников эпилептический активности), возможно назначение альтернативных методов – в частности, стимуляция блуждающего нерва (так называемая VNS-терапия), кетогенная диета.